ņä£ ļĪĀ
ņŗ¼ņןļÅÖļ¦źņ¦łĒÖśņØĆ ĒĢ£ĻĄŁņŚÉņä£ ĻĖēņä▒ņŗ¼ņןņé¼ņØś Ļ░Ćņן ĒØöĒĢ£ ņøÉņØĖņ¦łļ│æņŚÉ ĒĢ┤ļŗ╣ļÉ£ļŗż[
1]. ņØśĒĢÖĻĖ░ņłĀņØś ļ░£ņĀäņŚÉ ļö░ļØ╝ ļ╣äņłśņłĀņĀüņØĖ ņ╣śļŻīļ▓ĢņØĖ Ļ▓ĮĒö╝ņĀü ņŗ¼ņןļÅÖļ¦źņżæņ×¼ņŗ£ņłĀ(pecutaneous coronary intervention, PCI)ņØĆ ņŗ¼ņןļÅÖļ¦źņ¦łļ│æņŚÉ ļīĆĒĢ£ ņĄ£ņäĀņØś ņ╣śļŻīļĪ£ ņĀĢņ░®ļÉśņŚłĻ│Ā, ņØ┤ņŚÉ ĒĢ£ĻĄŁņŚÉņä£ PCI ņĀäņ▓┤ ņŗ£Ē¢ē Ļ▒┤ņłś ļ░Å ĒÖśņ×É ņłśĻ░Ć ņ”ØĻ░ĆĒĢśĻ│Ā ņ׳ļŗż[
2]. ļö░ļØ╝ņä£ PCI ņŗ£Ē¢ē ņżæ ļśÉļŖö ņŗ£Ē¢ē Ēøä ļ░£ņāØĒĢśļŖö ĻĖēņä▒ ņé¼ļ¦Ø, ņ”ē PCI Ļ┤ĆļĀ© ņé¼ļ¦Ø(PCI-related death)ņØĆ ņØśļŻīļČäņ¤üņ£╝ļĪ£ ņØ┤ņ¢┤ņ¦ł ņ×Āņ×¼ņĀüņØĖ Ļ░ĆļŖźņä▒ņØ┤ ņ׳ļŗż. ņŗżņĀ£ļĪ£ ņĄ£ĻĘ╝ ĒĢ£ĻĄŁņŚÉņä£ PCI Ļ┤ĆļĀ© ņØśļŻīņé¼Ļ│ĀļĪ£ ļ»╝ņé¼ ļČäņ¤üņØ┤ ļ░£ņāØļÉ£ ņ”ØļĪĆļōżņØ┤ ļ│┤Ļ│ĀļÉśņŚłĻ│Ā[
3], ņżæĻĄŁņŚÉņä£ļÅä ņ£Āņé¼ĒĢ£ ņØśļŻīļČäņ¤ü ņ”ØļĪĆļōżņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼Ļ░Ć ļ│┤Ļ│ĀļÉśņŚłļŗż[
4]. ņé¼ĒøäĻ▓Ćņé¼(postmortem examination)ņØĆ Ļ░Ćņן ņĀĢĒÖĢĒĢśĻ▓ī ņé¼ļ¦ØņØś ņøÉņØĖņØä ĒÖĢņØĖĒĢĀ ņłś ņ׳ļŖö ļ░®ļ▓ĢņØ┤Ļ│Ā, ņØśļŻīļČäņ¤üĻ│╝ Ļ┤ĆļĀ©ļÉ£ ļ▓ĢņĀü ņĀłņ░©ņŚÉņä£ ņżæņÜöĒĢ£ ņØśĒĢÖņĀü ĻĘ╝Ļ▒░Ļ░Ć ļÉĀ ļ┐Éļ¦ī ņĢäļŗłļØ╝, ļŹö ļéśņĢäĻ░Ć ņ×äņāüņŚÉņä£ ņé¼ļ¦Ø ļ░Å ĒĢ®ļ│æņ”ØņØś Ļ░ĆļŖźņä▒ņØä ņśłņĖĪĒĢśĻ▒░ļéś ņśłļ░®ĒĢśļŖöļŹ░ ņ׳ņ¢┤ņä£ ņżæņÜöĒĢ£ ņ×ÉļŻīĻ░Ć ļÉĀ ņłś ņ׳ļŗż. ņé¼ĒøäĻ▓Ćņé¼ņØś ņØ┤ļ¤¼ĒĢ£ ņØśņØśļŖö PCI Ļ┤ĆļĀ© ņé¼ļ¦ØņŚÉņä£ļÅä ļŗżļź┤ņ¦Ć ņĢŖņØä Ļ▓āņ£╝ļĪ£ ņśłņāüļÉśļŖö ņĀÉņŚÉņä£, ļČĆĻ▓ĆņØ┤ ņŗ£Ē¢ēļÉ£ PCI Ļ┤ĆļĀ© ņé¼ļ¦Ø ņ”ØļĪĆļŖö ĒĢ£ĻĄŁņŚÉņä£ ļ░£ņāØĒĢ£ PCI Ļ┤ĆļĀ© ņé¼ļ¦ØņØś ĒśäĒÖ®Ļ│╝ ĒŖ╣ņä▒ņØä ņØ┤ĒĢ┤ĒĢśļŖöļŹ░ ņżæņÜöĒĢ£ ņ×ÉļŻīĻ░Ć ļÉĀ Ļ▓āņØ┤ļŗż.
ņ×¼ļŻī ļ░Å ļ░®ļ▓Ģ
ĻĖ░ņĪ┤ ņŚ░ĻĄ¼[
5]ņŚÉņä£ PCIņØś ņŗ£ņłĀ ņĀäĒøä ņé¼ļ¦Ø(periprocedural mortality)ņØä PCI Ēøä 30ņØ╝ ņØ┤ļé┤ ļ░£ņāØĒĢ£ ņé¼ļ¦Øņ£╝ļĪ£ ņĀĢņØśĒĢ£ Ļ▓āņØä ņ░ĖĻ│ĀĒĢśņŚ¼, ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļÅä PCI Ļ┤ĆļĀ© ņé¼ļ¦ØņØś ĻĖ░ņżĆņØä ļÅÖņØ╝ĒĢśĻ▓ī ņĀüņÜ®ĒĢśņśĆļŗż. 2015ļģä 1ņøöļČĆĒä░ 2021ļģä 12ņøö ņé¼ņØ┤ņŚÉ ĻĄŁļ”ĮĻ│╝ĒĢÖņłśņé¼ņŚ░ĻĄ¼ņøÉ ļ│ĖņøÉĻ│╝ Ļ░ü ņ¦Ćļ░®ņŚ░ĻĄ¼ņåī(ņä£ņÜĖ, ļČĆņé░, ļīĆņĀä, ļīĆĻĄ¼, Ļ┤æņŻ╝)ņŚÉ ņØśļó░ļÉ£ ņé¼ļ▓ĢļČĆĻ▓Ć ņ”ØļĪĆļōż ņżæņŚÉņä£, PCI Ļ┤ĆļĀ© ņé¼ļ¦Ø, ņ”ē PCI ņŗ£Ē¢ē ņżæ ļśÉļŖö ņŗ£Ē¢ē Ēøä 30ņØ╝ ņØ┤ļé┤ņŚÉ ļ░£ņāØĒĢśņŚ¼ ņé¼ļ¦ØĒĢ£ ņ”ØļĪĆļź╝ ņłśņ¦æĒĢśņśĆļŗż. Ļ░ü ņ”ØļĪĆņŚÉ ļīĆĒĢśņŚ¼ļŖö ņ£ä ĻĖ░Ļ┤ĆļōżņŚÉ ļ│┤Ļ┤ĆļÉ£ ņ×ÉļŻī(ļČĆĻ▓ĆĻ░ÉņĀĢņä£, ņé¼ĒøäĻ▓Ćņé¼Ļ▓░Ļ│╝, ņłśņé¼ĻĖ░ļĪØ, ņØśļ¼┤ĻĖ░ļĪØ ļō▒)ļź╝ Ļ▓ĆĒåĀĒĢśĻ│Ā ļČäņäØņŚÉ ĒĢäņÜöĒĢ£ ņĀĢļ│┤ļź╝ ņłśņ¦æĒĢśņśĆļŗż.
ņłśņ¦æĒĢ£ ĒĢŁļ¬®ņØĆ ņé¼ļ¦Ø ļŗ╣ņŗ£ņØś ļéśņØ┤ņÖĆ, ņä▒ļ│ä, ĻĄŁņĀü, ļČĆĻ▓ĆņåīĻ▓¼, ļČĆĻ▓Ć ļŗ╣ņŗ£ ņĀ£ņŗ£ļÉ£ ņØśļ¼┤ĻĖ░ļĪØ ļ░Å ņłśņé¼ĻĖ░ļĪØņŚÉņä£ ĒÖĢņØĖļÉśļŖö ļé┤ņøÉ ļŗ╣ņŗ£ ņ”Øņāü, Ļ│╝Ļ▒░ļĀź, PCI ņåīĻ▓¼, PCI ņŗ£Ē¢ēņØ╝ļĪ£ļČĆĒä░ ņé¼ļ¦ØĻ╣īņ¦Ć Ļ▓ĮĻ│╝ĻĖ░Ļ░ä, PCI ņŗ£Ē¢ē Ēøä Ēć┤ņøÉ ļśÉļŖö ļ¦łņ¦Ćļ¦ē ņÖĖļלņ¦äļŻī Ēøä ņé¼ļ¦ØĻ╣īņ¦Ć Ļ▓ĮĻ│╝ĻĖ░Ļ░ä, ņŗ£ņłĀņØ┤ ņŗ£Ē¢ēļÉ£ ļ│æņøÉņØś ņ£ĀĒśĢ(Ļ▒┤Ļ░Ģļ│┤ĒŚśņŗ¼ņé¼ĒÅēĻ░ĆņøÉņØś ņØśļŻīĻĖ░Ļ┤Ć ņóģļ│äņŚÉ ļö░ļźĖ ļČäļźś, 2ņ░© ļśÉļŖö 3ņ░©), ņ×äņāüĻ▓ĮĻ│╝ ļō▒ņØ┤ņŚłļŗż. ņ×ÉļŻīņŚÉ ņłśņé¼ĻĖ░Ļ┤Ć ļ░śĒÖś ļō▒ņ£╝ļĪ£ ņØśļ¼┤ĻĖ░ļĪØņØ┤ ņŚåļŖö ņ”ØļĪĆņØś Ļ▓ĮņÜ░ ļČĆĻ▓ĆĻ░ÉņĀĢņä£ņŚÉ ņÜöņĢĮ ĻĖ░ņłĀļÉ£ ņ×äņāüĻ▓ĮĻ│╝ļĪ£ ļīĆņŗĀĒĢśņśĆļŗż.
PCI Ļ┤ĆļĀ© ņé¼ļ¦Ø ņ”ØļĪĆļōżņØś ņ×äņāü ļ░Å ļ│æļ”¼ĒĢÖņĀü ĒŖ╣ņä▒ņØä ņĢīņĢäļ│┤ĻĖ░ ņ£äĒĢ┤ ņāØņĀäņØś ņ×äņāüņåīĻ▓¼ņ£╝ļĪ£ ļé┤ņøÉļŗ╣ņŗ£ ņ”ØņāüĻ│╝, ņ×äņāüņĀü ņ¦äļŗ©, PCI ņ£ĀĒśĢ, ņŖżĒģÉĒŖĖ ņéĮņ×ģ ļČĆņ£ä, ņŗ£ņłĀ ņżæ ņåīĻ▓¼ ļō▒ņØä ļČäņäØ ĒĢśņśĆļŗż. PCI ņ£ĀĒśĢņØĆ ļ»ĖĻĄŁņŗ¼ņןĒĢÖĒÜī(American College of Cardiology)ņØś ņĀĢņØśņŚÉ ļö░ļØ╝ Ļ│äĒÜŹņĀü(elective) ņŗ£ņłĀ(ņŗ¼ĻĘ╝Ļ▓ĮņāēņØ┤ļéś ņé¼ļ¦ØņØś ņ£äĒŚśņØ┤ ņŚåļŖö ņāüĒā£ņŚÉņä£ ņÖĖļל ļśÉļŖö ļŗ╣ņØ╝ņ×ģņøÉņØä ĒåĄĒĢ┤ ņŗ£Ē¢ēļÉ£ Ļ▓ĮņÜ░), ĻĖ┤ĻĖē(urgent) ņŗ£ņłĀ(ņŗ¼ĻĘ╝ņØś ĒŚłĒśłņØ┤ļéś Ļ▓Įņāēņ£╝ļĪ£ ņ¦äĒ¢ēļÉĀ ņÜ░ļĀżĻ░Ć ņ׳ņ¢┤ņä£ ņŗ¼ņןļÅÖļ¦źņĪ░ņśüņłĀ ļ░Å ņāüĒÖ®ņŚÉ ļö░ļØ╝ ņŗ¼ņןļÅÖļ¦źņżæņ×¼ņłĀņØ┤ ĒĢäņÜöĒĢ£ ņāüĒā£ļĪ£ ĒīÉļŗ©ļÉśņ¢┤ ņŗ£Ē¢ēļÉ£ Ļ▓ĮņÜ░ļĪ£ņä£, Ēć┤ņøÉ ņĀä ņ×ģņøÉ ņ╣śļŻī ņāüĒā£ņŚÉņä£ ņŗ£Ē¢ēļÉ£ Ļ▓ĮņÜ░), ņØæĻĖē(emergent) ņŗ£ņłĀ(ņé¼ļ¦ØņØś ņ£äĒŚśņØ┤ ņ׳Ļ▒░ļéś ļśÉļŖö ĒśłņŚŁĒĢÖņĀüņ£╝ļĪ£ ļČłņĢłņĀĢĒĢśņŚ¼ ņØæĻĖēņŗ¼ņןļÅÖļ¦źņĪ░ņśüņłĀ ļ░Å ņāüĒÖ®ņŚÉ ļö░ļØ╝ ņŗ¼ņןļÅÖļ¦źņżæņ×¼ņłĀņØ┤ ĒĢäņÜöĒĢ£ ņāüĒā£ļĪ£ ĒīÉļŗ©ļÉśņ¢┤ ņŗ£Ē¢ēļÉ£ Ļ▓ĮņÜ░ļĪ£ņä£, ņ×ģņøÉ ņāüĒā£ņŚÉņä£ ņŗ£Ē¢ēļÉśĻ▒░ļéś, ņŗ£ņłĀ Ēøä ņ×ģņøÉĒĢśņŚ¼ ņ╣śļŻīļź╝ ļ░øļŖö Ļ▓ĮņÜ░)ļĪ£ ĻĄ¼ļČäĒĢśņśĆļŗż[
6]. ņ▓śņØīņŚÉ ĻĖ┤ĻĖē PCIļź╝ ņŗ£Ē¢ēĒĢśņśĆĻ│Ā ņ×äņāüĻ▓ĮĻ│╝Ļ░Ć ņĢģĒÖöļÉśņ¢┤ ņØæĻĖē PCIļź╝ ļŗżņŗ£ ņŗ£Ē¢ēĒĢ£ Ļ▓ĮņÜ░ļŖö ļ│ĄĒĢ® ņŗ£ņłĀļĪ£ ņĀĢņØśĒĢśņśĆļŗż. ņé¼Ēøä ļČĆĻ▓Ć ņåīĻ▓¼ņØä ļ░öĒāĢņ£╝ļĪ£ ņŗ¼ņן(ļ¼┤Ļ▓ī, ņ£ĪņĢł ļ░Å Ēśäļ»ĖĻ▓Į ņåīĻ▓¼), ņŗ¼ņןļÅÖļ¦ź(ļé┤Ļ░Ģ Ēśæņ░® ņĀĢļÅä, ĒśłņĀä ņ£Āļ¼┤ ļō▒)ņØś ņāüĒā£ļź╝ ļČäņäØĒĢśņśĆļŗż. ņŗ¼ĻĘ╝ņØś ņāüĒā£ļŖö ĻĖēņä▒ĒŚłĒśłļ│ĆĒÖö(ņŗ¼ĻĘ╝ņä¼ņ£ĀņØś ĻĖēņä▒ĒŚłĒśłņä▒ļ│ĆĒÖö, ĻĖēņä▒ņŚ╝ņ”Ø ļÅÖļ░ś ļō▒)ņÖĆ, ņŗ¼ĻĘ╝ņØś Ļ┤┤ņé¼, ļ¦īņä▒ĒŚłĒśłļ│ĆĒÖö(ņŗ¼ĻĘ╝ņØś ņä¼ņ£ĀĒÖö ļō▒)ļĪ£ ĻĄ¼ļČäĒĢśņśĆņ£╝ļ®░, ņŗ¼ņןļÅÖļ¦źņØś ļé┤Ļ░Ģ Ēśæņ░®ņØĆ 70% ņØ┤ņāüĻ│╝ ļ»Ėļ¦īņ£╝ļĪ£ ĻĄ¼ļČäĒĢśņŚ¼ ļČäņäØĒĢśņśĆļŗż. ņŖżĒģÉĒŖĖ ņŗ£ņłĀ ņāüĒā£ļź╝ ĒÖĢņØĖĒĢśĻĖ░ ņ£äĒĢ┤ ņŖżĒģÉĒŖĖ ņ£äņ╣ś ļ░Å ĒśłņĀä, ĒśłĻ┤Ć ĒīīņŚ┤ ļō▒ņØś ņŖżĒģÉĒŖĖ ĒĢ®ļ│æņ”Ø ņŚ¼ļČĆ, ĻĖ░ĒāĆ ņŗ£ņłĀ Ļ┤ĆļĀ© ĒĢ®ļ│æņ”Ø ņŚ¼ļČĆ ļō▒ņØä ļČäņäØĒĢśņśĆļŗż.
ļśÉĒĢ£ ļČĆĻ▓ĆĻ░ÉņĀĢņä£ņŚÉ ĻĖ░ņłĀļÉ£ ņĀĢļ│┤Ļ░Ć ņØśļŻīļČäņ¤üņŚÉņä£ ņżæņÜöĒĢ£ ņØśĒĢÖņĀü ĻĘ╝Ļ▒░ļĪ£ ļ░øņĢäļōżņŚ¼ņ¦ĆĻ│Ā ņ׳ļŖö ņĀÉĻ│╝ ņ×äņāüņĀüņ£╝ļĪ£ ņä▒Ļ│ĄņĀüņØĖ PCIņØś ņåīĻ▓¼ņØĆ ņżæņ×¼ņŗ£ņłĀ ņØ┤Ēøä ĒśłĻ┤Ć Ēśæņ░®ņØ┤ 50% ļ»Ėļ¦īņØ┤Ļ▒░ļéś, ņŗ£ņłĀ ņĀäņŚÉ ļ╣äĒĢ┤ ņŗ£ņłĀ Ēøä Ēśæņ░® ņĀĢļÅäĻ░Ć 20% ņØ┤ņāü Ļ░£ņäĀļÉ£ Ļ▓ĮņÜ░ļĪ£ ņĀĢņØśļÉśĻ│Ā ņ׳ļŖö ņĀÉ[
6] ļō▒ņØä Ļ│ĀļĀżĒĢśņŚ¼, ļČĆĻ▓ĆĻ░ÉņĀĢņä£ņŚÉņä£ ņŖżĒģÉĒŖĖ ņéĮņ×ģ ņ£äņ╣ś, ņŖżĒģÉĒŖĖ ņāüĒā£ ļ░Å ņŖżĒģÉĒŖĖ ĒĢ®ļ│æņ”Ø ņŚ¼ļČĆ, ņŖżĒģÉĒŖĖņÖĆ ņŻ╝ļ│ĆņØś ņŻĮņóģĻ│╝ņØś Ļ┤ĆĻ│ä, ņŗ¼ņןļÅÖļ¦źņŚÉņä£ ņŖżĒģÉĒŖĖ ņéĮņ×ģļÉ£ ļÅÖļ¦źņØś ņŻ╝ļ│Ć ļÅÖļ¦ź ļ░Å ļŗżļźĖ ņŗ¼ņןļÅÖļ¦źņØś ņ¦łļ│æņāüĒā£, ņŗ¼ņןļÅÖļ¦źņØś Ēśæņ░®ļČĆņ£äņÖĆ ņŗ¼ĻĘ╝ņØś ņ¦łļ│æņāüĒā£ņØś Ļ┤ĆĻ│äļź╝ ĒÖĢņØĖĒĢśĻĖ░ ņ£äĒĢ£ ņŗ¼ĻĘ╝ņØś ņ¦łļ│æ ļČĆņ£ä ļō▒ņØ┤ ĻĖ░ņłĀļÉśņŚłļŖöņ¦ĆņŚÉ ļīĆĒĢ┤ņä£ļÅä ļČäņäØĒĢśņśĆļŗż.
ļ│Ė ņŚ░ĻĄ¼ļŖö ņä£ļ®┤ļÅÖņØśļ®┤ņĀ£ ņŗĀņ▓Łņ£╝ļĪ£ ĻĄŁļ”ĮĻ│╝ĒĢÖņłśņé¼ņŚ░ĻĄ¼ņøÉ ņāØļ¬ģņ£żļ”¼ņ£äņøÉĒÜīņŚÉ ņØśĒĢ┤ ņŖ╣ņØĖļÉśņŚłļŗż(906-230131-BR-009-01).
Ļ▓░ Ļ│╝
2015ļģä 1ņøöļČĆĒä░ 2021ļģä 12ņøöĻ╣īņ¦Ć ĻĄŁļ”ĮĻ│╝ĒĢÖņłśņé¼ņŚ░ĻĄ¼ņøÉ ļ│ĖņøÉ ļ░Å Ļ░ü ņ¦Ćļ░®ņŚ░ĻĄ¼ņåīņŚÉņä£ ņŗ£Ē¢ēļÉ£ ņĀäņ▓┤ ļČĆĻ▓Ć ņ┤Ø 58,172Ļ▒┤ ņżæ PCI ņŗ£Ē¢ē ņżæ ļśÉļŖö ņŗ£Ē¢ē Ēøä 30ņØ╝ ņØ┤ļé┤ ņé¼ļ¦ØĒĢ£ ņ”ØļĪĆļŖö ļ¬©ļæÉ 43ņ”ØļĪĆ(0.07%)ņśĆļŗż. ļé┤ĻĄŁņØĖņØ┤ 41ļ¬ģ(95.3%)ņØ┤Ļ│Ā ņÖĖĻĄŁņØĖņØĆ 2ļ¬ģ(4.7%)ņØ┤ņŚłļŗż. ļé©ņä▒ņØĆ 26ļ¬ģ(60.5%)ņ£╝ļĪ£ ļéśņØ┤ļŖö 33ņäĖņŚÉņä£ 78ņäĖ ņé¼ņØ┤ņśĆĻ│Ā, ņŚ¼ņä▒ņØĆ 17ļ¬ģ(39.5%)ņ£╝ļĪ£, 49ņäĖņŚÉņä£ 86ņäĖ ņé¼ņØ┤ņśĆļŗż(
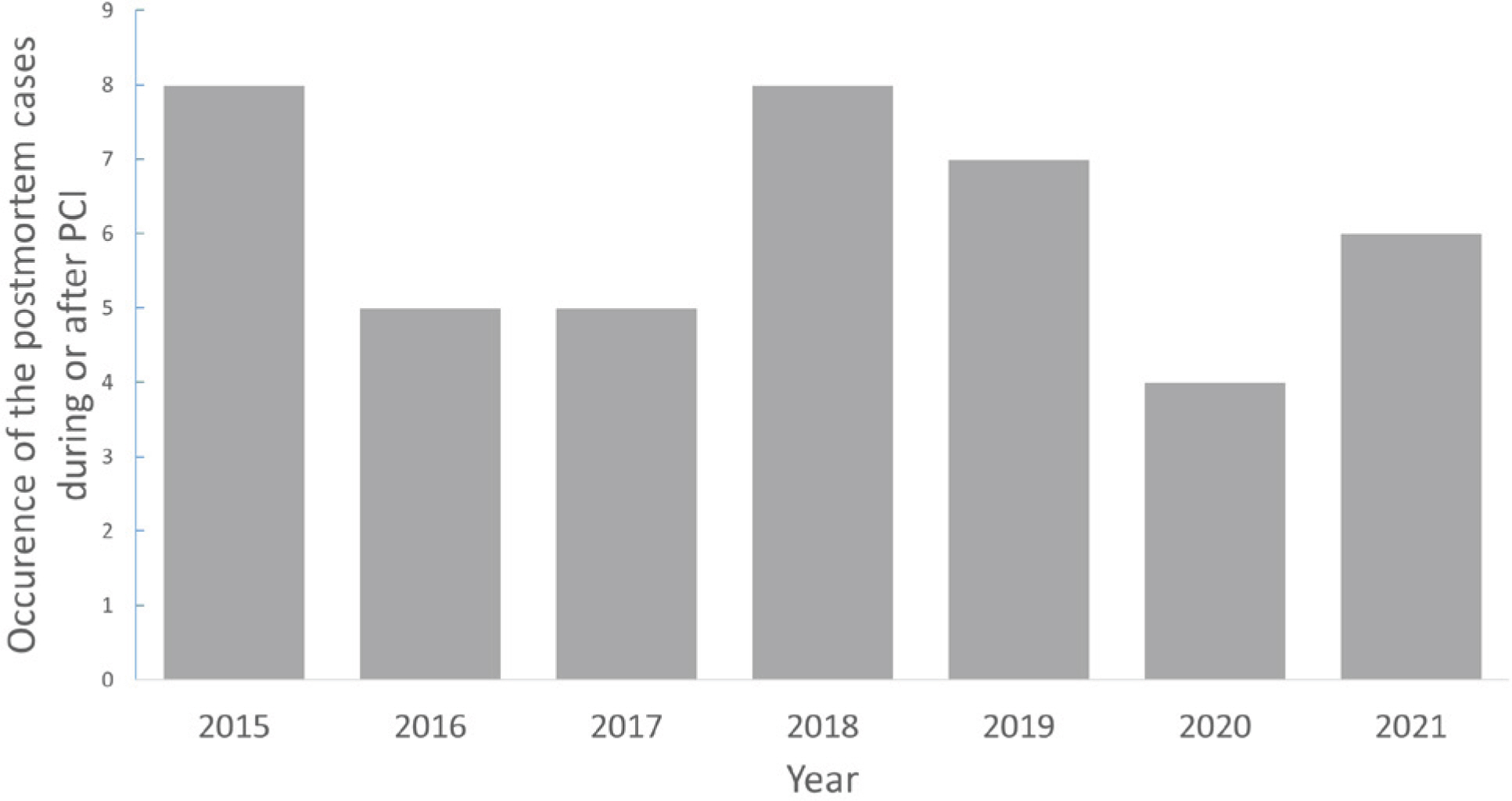
Table 1). PCIĻ░Ć ņŗ£Ē¢ēļÉ£ ļ│æņøÉņØś ņ¦ĆņŚŁļ│ä ļČäĒżļŖö ņä£ņÜĖĻ│╝ Ļ▓ĮĻĖ░ ļō▒ ņłśļÅäĻČī ņ¦ĆņŚŁņØ┤ 24Ļ▒┤(55.8%)ņ£╝ļĪ£ Ļ░Ćņן ļ¦ÄņĢśļŗż. Ļ░ü ņŚ░ļÅäļ│äļĪ£ ļ░£ņāØĒĢ£ ņé¼ļ¦Ø ņ”ØļĪĆ Ļ▒┤ņłśļŖö ĒĢ£ ĒĢ┤ļŗ╣ ĒÅēĻĘĀ 6.1Ļ▒┤ (4-8Ļ▒┤ ņé¼ņØ┤)ņØ┤ņŚłļŗż(
Fig. 1). ņØśļŻīĻĖ░Ļ┤Ć ņ£ĀĒśĢņ£╝ļĪ£ ļ│┤ļ®┤ 28Ļ▒┤(62.1%)ņØ┤ 2ņ░© ļ│æņøÉņŚÉņä£ ņŗ£Ē¢ēļÉśņŚłĻ│Ā, 15Ļ▒┤(34.9%)ļŖö 3ņ░© ļ│æņøÉņŚÉņä£ ņŗ£Ē¢ēļÉśņŚłļŗż. ļ│æņøÉņŚÉņä£ņØś ņ×äņāüņ¦äļŗ©ļ¬ģņØĆ ST ļČäņĀł ņāüņŖ╣ ņŗ¼ĻĘ╝Ļ▓Įņāē(ST elevation myocardial infarction, STEMI)ņØ┤ 10Ļ▒┤(23.3%), ST ļČäņĀł ļ╣äņāüņŖ╣ ņŗ¼ĻĘ╝Ļ▓Įņāē(non-ST elevation myocardial infarction, NSTEMI)ņØ┤ 11Ļ▒┤(25.6%), NSTEMI ņŚÉņä£ STEMIļĪ£ ļ│ĆĒÖöļÉ£ Ļ▓ĮņÜ░Ļ░Ć 1Ļ▒┤(2.3%), ĻĖēņä▒ņŗ¼ĻĘ╝Ļ▓Įņāē(acute myocardial infarction, AMI)Ļ░Ć 6Ļ▒┤(14.0%), ļČłņĢłņĀĢņä▒ Ēśæņŗ¼ņ”Ø(unstable angina, UA)ņØ┤ 11Ļ▒┤(23.3%)ņØ┤ņŚłļŗż. ĻĘĖ ņÖĖņŚÉ ĒŚłĒśłņä▒ ņŗ¼ĻĘ╝ļ│æņ”Ø(ischemic cardiomyopathy, ICMP)Ļ│╝ QĒīī ņŗ¼ĻĘ╝Ļ▓Įņāē, ņĢłņĀĢĒśĢ Ēśæņŗ¼ņ”Ø(stable angina, SA), ņØ┤ņĀä ņŖżĒģÉĒŖĖ ņŗ£ņłĀ Ēøä ņČöņĀüĻ▓Ćņé¼ ļ¬®ņĀüņ£╝ļĪ£ ņŗ£Ē¢ēĒĢ£ Ļ▓ĮņÜ░Ļ░Ć Ļ░üĻ░ü 1Ļ▒┤ņö® ņ׳ņŚłļŗż. Ļ│╝Ļ▒░ļĀźņŚÉļŖö ĻĖ░ņĀĆņ¦łĒÖśņ£╝ļĪ£ Ļ│ĀĒśłņĢĢņØ┤ 21Ļ▒┤(48.8%), ļŗ╣ļć©Ļ░Ć 19Ļ▒┤(44.2%), ĒŚłĒśłņä▒ ņŗ¼ņןļ│æņØ┤ 8Ļ▒┤(18.6%), ļćīĒśłĻ┤Ćņ¦łĒÖśņØ┤ 7Ļ▒┤(16.2%), ļ¦īņä▒ņĮ®Ēīźļ│æņØ┤ 3Ļ▒┤(7%), ņØ┤ņāüņ¦Ćņ¦łĒśłņ”ØņØ┤ 2Ļ▒┤(4.7%), ĻĖ░ĒāĆ(ņĢģņä▒ņóģņ¢æ, Ļ░æņāüņäĀņ¦łĒÖś ļō▒)Ļ░Ć 9Ļ▒┤(30.2%)ņØ┤ ņ׳ņŚłĻ│Ā, ĒØĪņŚ░ņ×ÉņØĖ Ļ▓ĮņÜ░Ļ░Ć 13Ļ▒┤(30.2%)ņØ┤ņŚłņ£╝ļ®░, 2Ļ░£ ņØ┤ņāüņØś Ļ│╝Ļ▒░ļĀźņØä Ļ░Ćņ¦ä ņ”ØļĪĆļÅä ņ׳ņŚłļŗż. PCI ņ£ĀĒśĢņØĆ ĻĖ┤ĻĖēņŗ£ņłĀņØ┤ 34Ļ▒┤(79.1%), ņØæĻĖēņŗ£ņłĀņØ┤ 6Ļ▒┤(4.0%), ļ│ĄĒĢ®ņŗ£ņłĀņØ┤ 2Ļ▒┤(4.7%)ņØ┤ņŚłĻ│Ā, Ļ│äĒÜŹ ņŗ£ņłĀņØĆ ļŗ© 1Ļ▒┤(2.3%)ņ£╝ļĪ£, ņČöņĀü Ļ▓Ćņé¼ļź╝ ņ£äĒĢ┤ ņŗ£Ē¢ēļÉ£ ņ”ØļĪĆņśĆļŗż(
Table 1).
Fig.┬Ā1.
An average of 6.1 cases were consulted for postmortem examination every year. PCI, percutaneous coronary intervention.
Table┬Ā1.
Summary of the postmortem cases of PCI-related death
|
Total |
Male |
Female |
|
Age (yr) |
|
|
|
|
┬Ā┬Ā30-39 |
1 (2.3) |
1 (2.3) |
0 |
|
┬Ā┬Ā40-49 |
4 (9.3) |
3 (7.0) |
1 (2.3) |
|
┬Ā┬Ā50-59 |
15 (34.9) |
11 (25.6) |
4 (9.3) |
|
┬Ā┬Ā60-69 |
10 (23.3) |
5 (11.6) |
5 (9.3) |
|
┬Ā┬Ā>70 |
13 (30.2) |
6 (14.0) |
7 (16.2) |
|
Nationality |
|
|
|
|
┬Ā┬ĀKorean |
41 (95.3) |
24 (55.8) |
17 (39.5) |
|
┬Ā┬ĀChinese |
1 (2.3) |
1 (2.3) |
0 |
|
┬Ā┬ĀKorean-Chinese |
1 (2.3) |
1 (2.3) |
0 |
|
Body mass index a) (kg/m2) |
|
|
|
|
Average |
25.0 |
25.7 |
23.9 |
|
(range) |
(16.8-32.9) |
(20.8-32.9) |
(16.8-32.4) |
|
Type of institution |
|
|
|
|
┬Ā┬ĀGeneral hospital |
28 (62.1) |
15 (34.9) |
13 (30.2) |
|
┬Ā┬ĀTertiary hospital |
15 (34.9) |
11 (25.6) |
4 (9.3) |
|
Clinical diagnosis |
|
|
|
|
┬Ā┬ĀAMI |
6 (14.0) |
3 (7.0) |
3 (7.0) |
|
┬Ā┬ĀNSTEMI |
11 (25.6) |
7 (16.2) |
4 (9.3) |
|
┬Ā┬ĀSTEMI |
10 (23.3) |
8 (18.6) |
2 (4.7) |
|
┬Ā┬ĀNSTEMI ŌåÆ STEMI |
1 (2.3) |
0 |
1 (2.3) |
|
┬Ā┬ĀUA |
11 (25.6) |
6 (14.0) |
5 (11.6) |
|
┬Ā┬ĀOthers b)
|
4 (9.3) |
2 (4.7) |
2 (4.7) |
|
Past history c)
|
|
|
|
|
┬Ā┬ĀUnderlying diseases |
|
|
|
|
┬Ā┬Ā┬Ā┬ĀHypertension |
21 (48.8) |
11 (25.6) |
10 (23.3) |
|
┬Ā┬Ā┬Ā┬ĀDiabetes mellitus |
19 (44.2) |
12 (27.9) |
7 (16.2) |
|
┬Ā┬Ā┬Ā┬ĀIschemic heart disease |
8 (18.6) |
3 (7.0) |
5 (11.6) |
|
┬Ā┬Ā┬Ā┬ĀCerebrovascular disease |
7 (16.2) |
2 (4.7) |
5 (11.6) |
|
┬Ā┬Ā┬Ā┬ĀChronic kidney disease |
3 (7.0) |
0 |
3 (7.0) |
|
┬Ā┬Ā┬Ā┬ĀDyslipidemia |
2 (4.7) |
0 |
2 (4.7) |
|
┬Ā┬Ā┬Ā┬ĀChronic alcoholism |
2 (4.7) |
0 |
2 (4.7) |
|
┬Ā┬Ā┬Ā┬ĀOthers |
9 (20.9) |
6 (14.0) |
3 (7.0) |
|
┬Ā┬ĀSmoking experience |
13 (30.2) |
11 (25.6) |
2 (4.7) |
|
PCI procedure |
|
|
|
|
┬Ā┬ĀElective |
1 (2.3) |
1 (2.3) |
0 |
|
┬Ā┬ĀUrgent |
34 (79.1) |
19 (44.2) |
15 (34.9) |
|
┬Ā┬ĀEmergent |
6 (14.0) |
4 (9.3) |
2 (4.7) |
|
┬Ā┬ĀCombined (elective ŌåÆ emergent) |
2 (4.7) |
2 (4.7) |
0 |
|
Cause of death |
|
|
|
|
┬Ā┬ĀPCI-related death |
11 (25.6) |
4 (9.3) |
7 (16.2) |
|
┬Ā┬ĀAcute myocardial infarction |
23 (53.5) |
15 (34.9) |
8 (18.6) |
|
┬Ā┬ĀIschemic heart disease |
8 (18.6) |
6 (14.0) |
2 (4.7) |
|
┬Ā┬ĀOther |
1 (2.3) |
1 (2.3) |
0 |
PCIņÖĆ ņé¼ļ¦Ø ņé¼ņØ┤ņØś ĻĖ░Ļ░äņØä ļČäņäØĒĢ£ Ļ▓░Ļ│╝, ņŗ£ņłĀ ņżæ ņé¼ļ¦ØĒĢ£ ĒÖśņ×ÉļŖö 13ļ¬ģ(30.2%)ņ£╝ļĪ£ ļ¬©ļæÉ PCI ņżæ ņ£äņżæĒĢ£ ņé¼Ļ▒┤(grave event)ņØ┤ ļ░£ņāØĒĢśņŚ¼ ņé¼ļ¦ØĒĢśņśĆļŗż. PCI ņŗ£ņłĀ ņóģļŻī Ēøä 24ņŗ£Ļ░ä ņØ┤ļé┤ ņé¼ļ¦ØĒĢ£ ĒÖśņ×ÉļŖö 4ļ¬ģ(9.3%)ņØ┤ņŚłĻ│Ā, PCI ņżæ ņ£äņżæĒĢ£ ņé¼Ļ▒┤ņØ┤ ļ░£ņāØĒĢ£ Ļ▒┤ņØĆ ņŚåņŚłļŗż. ļéśļ©Ėņ¦Ć 26ļ¬ģ(60.5%)ņØĆ ņŗ£ņłĀ Ēøä 24ņŗ£Ļ░ä ņØ┤ņāü Ļ▓ĮĻ│╝ļÉśĻ│Ā ļéśņä£ ņé¼ļ¦ØĒĢśņśĆĻ│Ā ņé¼ļ¦ØņŚÉ ņØ┤ļźĖ ĻĖ░Ļ░äņØĆ ĒÅēĻĘĀ 2.73ņØ╝, ņĄ£ļīĆ 8ņØ╝ņØ┤ņŚłņ£╝ļ®░, ņØ┤ ņżæ 3ļ¬ģņØĆ PCI ņŗ£Ē¢ē ņżæ ņ£äņżæĒĢ£ ņé¼Ļ▒┤ņØ┤ ļ░£ņāØĒĢśņŚ¼ ņ×ģņøÉ ņ╣śļŻīļź╝ ļ░øļŗżĻ░Ć ņé¼ļ¦ØĒĢśņśĆļŗż. ļśÉĒĢ£ ņ£ä 26ļ¬ģ ņżæ 15ļ¬ģņØĆ PCIļź╝ ļ░øĻ│Ā Ēć┤ņøÉ ĒøäņŚÉ ņ¦æņŚÉņä£ ņé¼ļ¦ØĒĢ£ ņāüĒā£ļĪ£ ļ░£Ļ▓¼ļÉśņŚłĻ▒░ļéś ņāüĒā£Ļ░Ć ĻĖēĻ▓®Ē׳ ņĢģĒÖöļÉśņ¢┤ ņØæĻĖēņŗżļĪ£ ĒøäņåĪļÉśņŚłņ£╝ļéś ņé¼ļ¦ØĒĢ£ Ļ▒┤ņ£╝ļĪ£, Ēć┤ņøÉ ļśÉļŖö ļ¦łņ¦Ćļ¦ē ņÖĖļל ņ¦äļŻī Ēøä ņé¼ļ¦ØņŚÉ ņØ┤ļźĖ ĻĖ░Ļ░äņØĆ ĒÅēĻĘĀ 2ņØ╝(1-6ņØ╝)ņØ┤ņŚłļŗż. ņ×äņāüņ¦äļŗ© ļ░Å ņé¼ņØĖņŚÉ ļīĆĒĢ£ ņāüņäĖ ļé┤ņÜ®ņØĆ
Tables 2ņÖĆ
3ņŚÉ ņÜöņĢĮļÉśņŚłļŗż.
Table┬Ā2.
Time interval between PCI and death
|
Time interval between PCI and death |
No. |
Grave event during PCI |
Death at hospital |
Death outside hospital |
|
Death during PCI |
|
|
|
|
|
┬Ā┬Ā┬Ā<1 day |
13 |
13 |
13 |
0 |
|
Death after PCI |
|
|
|
|
|
┬Ā┬Ā┬Ā<1 day |
4 |
0 |
4 |
0 |
|
┬Ā┬Ā┬Ā1 day |
1 |
1 |
1 |
0 |
|
┬Ā┬Ā┬Ā2 days |
4 |
0 |
3 |
1 |
|
┬Ā┬Ā┬Ā3 days |
1 |
0 |
1 |
0 |
|
┬Ā┬Ā┬Ā4 days |
7 |
1 |
3 |
4 |
|
┬Ā┬Ā┬Ā5 days |
2 |
0 |
1 |
1 |
|
┬Ā┬Ā┬Ā6 days |
4 |
0 |
0 |
4 |
|
┬Ā┬Ā┬Ā7 days |
5 |
1 |
1 |
4 |
|
┬Ā┬Ā┬Ā8 days |
2 |
0 |
1 |
1 |
|
┬Ā┬Ā┬ĀSubtotal |
30 |
3 |
15 |
15 |
|
Total |
43 |
16 |
28 |
15 |
Table┬Ā3.
Delayed death after PCI and discharge at the outside of hospital
|
Time interval between death and PCI |
Time interval between death and discharge |
Cause of death |
Clinical diagnosis |
Postmortem findings of stent insertion site |
|
2 days |
1 day |
AMI |
UA |
- |
|
4 days |
<1 day |
AMI |
ICMP |
- |
|
|
AMI |
STEMI |
- |
|
2 days |
AMI rupture |
NSTEMI |
- |
|
1 day |
PCI complication |
F/u stent |
Coronary dissection |
|
5 days |
1 day |
PCI complication |
NSTEMI ŌåÆ STEMI |
Stent thrombosis |
|
6 days |
3 days |
PCI complication |
AMI |
Stent thrombosis |
|
4 days |
AMI |
STEMI |
- |
|
3 days |
AMI |
STEMI |
- |
|
1 day |
AMI |
QMI |
- |
|
7 days |
6 days |
AHD |
UA |
- |
|
4 days |
AMI |
NSTEMI |
- |
|
5 days |
AMI |
NSTEMI |
- |
|
4 days |
SAMI |
STEMI |
- |
|
8 days |
1 day |
AHD |
UA |
- |
ņé¼ĒøäĻ▓Ćņé¼ļź╝ ĒåĄĒĢ┤ ņĄ£ņóģ ņ¦äļŗ©ļÉ£ ņé¼ņØĖ ļ░Å ņé¼ĒøäņåīĻ▓¼ņØä ļ░öĒāĢņ£╝ļĪ£ 4Ļ░£ņØś ņé¼ņØĖ ĻĄ░, ņ”ē PCI ĒĢ®ļ│æņ”ØĻĄ░, AMIĻĄ░, ĒŚłĒśłņä▒ņŗ¼ņןļ│æ(ischemic heart disease, IHD)ĻĄ░, ĻĖ░ĒāĆ ĻĄ░ņ£╝ļĪ£ ļČäļźśĒĢĀ ņłś ņ׳ņŚłļŗż(
Fig. 2). AMIĻĄ░ņØ┤ 23Ļ▒┤(53%)ņ£╝ļĪ£ Ļ░Ćņן ļ¦ÄņĢśĻ│Ā, PCI ĒĢ®ļ│æņ”ØĻĄ░ņØĆ 11Ļ▒┤(265)ņØ┤ņŚłņ£╝ļ®░, IHDĻĄ░ņØ┤ 8Ļ▒┤(19%)ņØ┤ņŚłļŗż. AMIļŖö ņé¼Ēøä ļ│æļ”¼Ļ▓Ćņé¼ļĪ£ ņ¦äļŗ©ņØ┤ Ļ░ĆļŖźĒĢśņ¦Ćļ¦ī, STEMI, NSTEMI, UA, ICMPļŖö ņ×äņāüņĀüņØĖ ņ”Øņāü, ņāØņĀäņØś ņŗ¼ņןņØś ĻĖ░ļŖźĻ▓Ćņé¼Ļ▓░Ļ│╝ļź╝ ĻĘ╝Ļ▒░ļĪ£ ņ¦äļŗ©ļÉśĻĖ░ņŚÉ ņØ┤ļ¤¼ĒĢ£ ņ¦äļŗ© Ļ│╝ņĀĢņØś ĻĘ╝ļ│ĖņĀüņØĖ ņ░©ņØ┤ļĪ£ ņØĖĒĢ┤ ņé¼ĒøäĻ▓Ćņé¼ Ēøä ņ¦äļŗ©Ļ│╝ ņ×äņāüņ¦äļŗ©ņØ┤ ĒĢŁņāü ņØ╝ņ╣śĒĢĀ ņłś ņŚåĻ│Ā, ņ×äņāü ņ¦äļŗ©Ļ│╝ ļ¼┤Ļ┤ĆĒĢ£ ņé¼ņØĖņØ┤ ņ׳ņØä ņłś ņ׳ļŗż. ļö░ļØ╝ņä£ Ļ░ü ņ”ØļĪĆņŚÉņä£ ņ×äņāüņ¦äļŗ©Ļ│╝ ņé¼Ēøäņ¦äļŗ©ņØä ļ╣äĻĄÉĒĢ£ Ļ▓░Ļ│╝ ņ×äņāüņĀüņ£╝ļĪ£ ĒÖĢ ņØĖļÉśņ¦Ć ņĢŖņĢśļŹś AMIĻ░Ć ņé¼Ēøäņ¦äļŗ©ņŚÉņä£ ĒÖĢņØĖļÉ£ Ļ▓ĮņÜ░ļÅä ņ׳ņŚłĻ│Ā, ļ░śļīĆļĪ£ ņ×äņāüņŚÉņä£ AMIļĪ£ ņ¦äļŗ©Ē¢łņ£╝ļéś, ņé¼Ēøäņ¦äļŗ©ņŚÉņä£ļŖö IHD ļ¦ī ĒÖĢņØĖļÉśņŚłĻ│Ā AMIļź╝ ļ│æļ”¼ĒĢÖņĀüņ£╝ļĪ£ ņ”Øļ¬ģņØ┤ ļČłĻ░ĆļŖźĒ¢łļŹś Ļ▓ĮņÜ░ļÅä ņ׳ņŚłņ£╝ļ®░, ņ×äņāüņ¦äļŗ©Ļ│╝ ļ¼┤Ļ┤ĆĒĢśĻ▓ī PCI ņŗ£ņłĀņŚÉ ļö░ļźĖ ĒĢ®ļ│æņ”Ø ņØ┤ ĒÖĢņØĖļÉśņ¢┤ ĻĘĖ ņ×Éņ▓┤ļź╝ ņĄ£ņóģ ņé¼ņØĖņ£╝ļĪ£ ĒīÉļŗ©ĒĢ£ ņ”ØļĪĆļÅä ņ׳ņŚłļŗż(
Table 4). Ļ░ü ĻĄ░ņØä ĻĄ¼ņä▒ĒĢśļŖö ņé¼ņØĖņØä ņé┤ĒÄ┤ļ│┤ļ®┤, PCI ĒĢ®ļ│æņ”ØĻĄ░ņŚÉļŖö ņŖżĒģÉĒŖĖ ĒśłņĀäņ”Ø, ņŗ¼ņןļÅÖļ¦źļ░Ģļ”¼, ņŗ¼ņןļÅÖļ¦źĒīīņŚ┤ ļō▒ņØ┤ ņ׳ņŚłĻ│Ā, AMIĻĄ░ņŚÉļŖö AMI, AMIņŚÉ ļö░ļźĖ ņÖ╝ņŗ¼ņŗżņØś ĒīīņŚ┤, AMI ļ░Å ļÅÖ ļ░śļÉ£ ļīĆļÅÖļ¦źļ░Ģļ”¼ ļō▒ņØ┤ ņ׳ņŚłļŗż. IHDĻĄ░ņŚÉļŖö ņŻĮņāüĻ▓ĮĒÖöņä▒ ņŗ¼ņןļ│æ(atherosclerotic heart disease), ņŻĮņāüĻ▓ĮĒÖöņä▒ ļ░Å Ļ│ĀĒśłņĢĢņä▒ ņŗ¼ņןļ│æ(atherosclerotic and hypertensive heart disease), ņĢäĻĖēņä▒ņŗ¼ĻĘ╝Ļ▓Įņāē(subacute myocardial infarction) ļō▒ņØ┤ ņ׳ņŚłļŗż. ĻĖ░ĒāĆ ĻĄ░ņØĆ 1Ļ▒┤ņ£╝ļĪ£ ļŗżļ░£ņä▒ ņןĻĖ░ļČĆņĀä ļ░Å Ļ░ÉņŚ╝ņ”ØņØ┤ņŚłļŗż. ņ×äņāüņ”Øņāü ļ░Å ņ¦äļŗ©ļ¬ģ, PCI ņ£ĀĒśĢ, ņŖżĒģÉĒŖĖ Ļ┤ĆļĀ© ņåīĻ▓¼, ĒśłņĀä, ņŗ¼ņןņØś ļ│æļ”¼ņåīĻ▓¼ ļō▒ņØĆ
Tables 5,
-7ņŚÉ ņÜöņĢĮĒĢśņśĆļŗż.
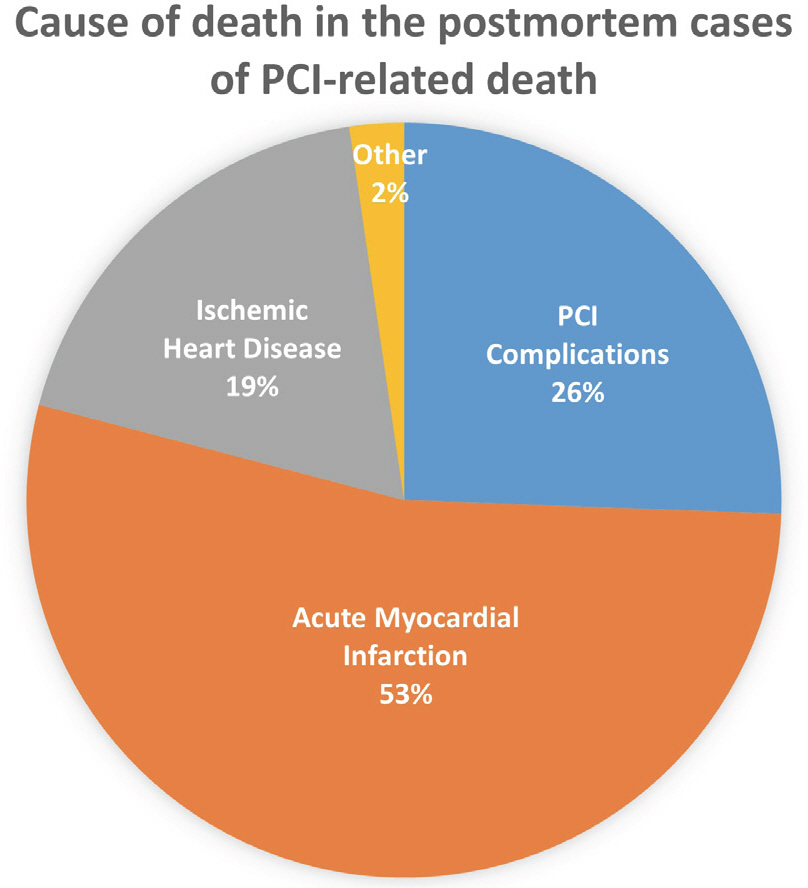
Fig.┬Ā2.
The postmortem cases of deaths during or after percutaneous coronary intervention (PCI) consist of PCI complications (26%), acute myocardial infarction (53%), ischemic heart disease (19%), and other (2%).
Table┬Ā4.
Comparison of clinical diagnoses and cause of death
|
Clinical diagnosis |
Cause of death |
Cause of death |
Clinical diagnosis |
|
AMI |
6 |
PCI complication |
3 |
PCI complication |
12 |
AMI |
3 |
|
|
AMI |
2 |
|
|
NSTEMI |
1 |
|
|
IHD |
1 |
|
|
NSTEMI ŌåÆ STEMI |
1 |
|
NSTEMI |
11 |
PCI complication |
1 |
|
|
UA |
4 |
|
|
AMI |
7 |
|
|
Othersa |
2 |
|
|
IHD |
2 |
AMI |
23 |
AMI |
2 |
|
|
Other |
1 |
|
|
NSTEMI |
7 |
|
STEMI |
10 |
AMI |
9 |
|
|
STEMI |
9 |
|
|
IHD |
1 |
|
|
UA |
3 |
|
NSTEMI ŌåÆ STEMI |
1 |
PCI complication |
1 |
|
|
Others a)
|
2 |
|
UA |
11 |
PCI complication |
4 |
IHD |
8 |
AMI |
1 |
|
|
AMI |
3 |
|
|
NSTEMI |
2 |
|
|
IHD |
4 |
|
|
STEMI |
1 |
|
Others a)
|
4 |
PCI complication |
2 |
|
|
UA |
4 |
|
|
AMI |
2 |
Other |
1 |
NSTEMI |
1 |
Table┬Ā5.
Postmortem findings and clinical manifestations in PCI complication
|
No. (n=11) |
|
Clinical manifestations |
|
|
┬Ā┬ĀSymptomsa)
|
|
|
┬Ā┬Ā┬Ā┬ĀChest pain |
7 |
|
┬Ā┬Ā┬Ā┬ĀEpigastric pain |
1 |
|
┬Ā┬Ā┬Ā┬ĀDyspnea |
2 |
|
┬Ā┬Ā┬Ā┬ĀLoss of consciousness |
1 |
|
┬Ā┬Ā┬Ā┬ĀNo symptoms |
2 |
|
┬Ā┬ĀClinical diagnosis |
|
|
┬Ā┬Ā┬Ā┬ĀAMI |
3 |
|
┬Ā┬Ā┬Ā┬ĀNSTEMI |
1 |
|
┬Ā┬Ā┬Ā┬ĀSTEMI |
1 |
|
┬Ā┬Ā┬Ā┬ĀUA |
4 |
|
┬Ā┬Ā┬Ā┬ĀSA |
1 |
|
┬Ā┬Ā┬Ā┬ĀF/u PCI |
1 |
|
┬Ā┬ĀPCI type |
|
|
┬Ā┬Ā┬Ā┬ĀElective |
1 |
|
┬Ā┬Ā┬Ā┬ĀUrgent |
8 |
|
┬Ā┬Ā┬Ā┬ĀEmergent |
1 |
|
┬Ā┬Ā┬Ā┬ĀCombined |
1 |
|
Postmortem examination |
|
|
┬Ā┬ĀHeart weight (g), average (range, g) |
471.00 (328-670) |
|
Postmortem findings |
|
|
┬Ā┬ĀStent thrombosis (stent in medial wall) |
1 |
|
┬Ā┬ĀStent thrombosis |
4 |
|
┬Ā┬ĀCoronary perforation |
2 |
|
┬Ā┬ĀCoronary dissection |
3 |
|
┬Ā┬ĀRetroperitoneal bleeding |
1 |
|
Coronary atherosclerosis |
|
|
┬Ā┬ĀŌēź70% stenosis |
8 |
|
┬Ā┬Ā┬Ā┬Ā3 vessels |
1 |
|
┬Ā┬Ā┬Ā┬Ā2 vessels |
1 |
|
┬Ā┬Ā┬Ā┬Ā1 vessel |
6 |
|
┬Ā┬Ā<70% stenosis |
2 |
|
┬Ā┬Ā┬Ā┬Ā3 vessels |
2 |
|
┬Ā┬Ā┬Ā┬Ā2 vessels |
0 |
|
┬Ā┬Ā┬Ā┬Ā1 vessel |
0 |
|
┬Ā┬ĀNo stenosis |
1 |
|
┬Ā┬ĀCalcification |
3 (2 stent thrombosis, 1 coronary dissection) |
|
Thrombosis |
|
|
┬Ā┬ĀThrombosis of atheroma (postmortem examination/during PCI) |
|
|
┬Ā┬Ā┬Ā┬ĀPresent |
0/0 |
|
┬Ā┬Ā┬Ā┬ĀAbsent |
0/0 |
|
┬Ā┬ĀStent thrombosis (postmortem examination/during PCI) |
|
|
┬Ā┬Ā┬Ā┬ĀPresent |
5/3 |
|
┬Ā┬Ā┬Ā┬ĀAbsent |
0/0 |
|
Stents |
|
|
┬Ā┬ĀNo. |
|
|
┬Ā┬Ā┬Ā┬Ā1 stent |
4 |
|
┬Ā┬Ā┬Ā┬ĀŌēź2 stents |
7 |
|
┬Ā┬ĀSites |
|
|
┬Ā┬Ā┬Ā┬ĀLeft main coronary artery |
1 |
|
┬Ā┬Ā┬Ā┬ĀLeft anterior descending artery |
10 |
|
┬Ā┬Ā┬Ā┬Ā┬Ā┬ĀProximal |
2 |
|
┬Ā┬Ā┬Ā┬Ā┬Ā┬ĀMid |
2 |
|
┬Ā┬Ā┬Ā┬Ā┬Ā┬ĀDistal |
1 |
|
┬Ā┬ĀLeft circumflex coronary artery |
4 |
|
┬Ā┬Ā┬Ā┬ĀObtuse marginal branch |
1 |
|
┬Ā┬ĀRight coronary artery |
1 |
|
Pathologic findings of heart |
|
|
┬Ā┬ĀAcute ischemia |
2 |
|
┬Ā┬ĀMyocardial necrosis |
4 |
|
┬Ā┬ĀChronic ischemia |
1 |
Table┬Ā6.
Postmortem findings and clinical manifestations in acute myocardial infarction
|
No. (n=23) |
|
Clinical manifestations |
|
|
┬Ā┬ĀSymptoms a)
|
|
|
┬Ā┬Ā┬Ā┬ĀChest pain |
19 |
|
┬Ā┬Ā┬Ā┬ĀEpigastric pain |
1 |
|
┬Ā┬Ā┬Ā┬ĀRefereed pain |
3 |
|
┬Ā┬Ā┬Ā┬ĀChest tightness |
2 |
|
┬Ā┬Ā┬Ā┬ĀDyspnea |
7 |
|
┬Ā┬ĀClinical diagnosis |
|
|
┬Ā┬Ā┬Ā┬ĀAMI |
2 |
|
┬Ā┬Ā┬Ā┬ĀNSTEMI |
7 |
|
┬Ā┬Ā┬Ā┬ĀSTEMI |
9 |
|
┬Ā┬Ā┬Ā┬ĀUA |
3 |
|
┬Ā┬Ā┬Ā┬ĀOthers b)
|
2 |
|
┬Ā┬ĀPCI type |
|
|
┬Ā┬Ā┬Ā┬ĀElective |
0 |
|
┬Ā┬Ā┬Ā┬ĀUrgent |
19 |
|
┬Ā┬Ā┬Ā┬ĀEmergent |
3 |
|
┬Ā┬Ā┬Ā┬ĀCombined |
1 |
|
Postmortem examination |
|
|
┬Ā┬ĀHeart weight (g), average (range, g) |
471.96 (336-630) |
|
Postmortem findings |
|
|
┬Ā┬ĀAMI |
19 |
|
┬Ā┬ĀAMI with rupture of left ventricle |
3 |
|
┬Ā┬ĀAMI, aortic dissection |
1 |
|
Coronary atherosclerosis |
|
|
┬Ā┬ĀŌēź70% stenosis |
20 |
|
┬Ā┬Ā3 vessels |
4 |
|
┬Ā┬Ā2 vessels |
6 |
|
┬Ā┬Ā1 vessel |
10 |
|
┬Ā┬Ā<70% stenosis |
2 |
|
┬Ā┬Ā3 vessels |
1 |
|
┬Ā┬Ā2 vessels |
0 |
|
┬Ā┬Ā1 vessel |
1 |
|
┬Ā┬ĀNo stenosis |
1 |
|
┬Ā┬ĀCalcification |
11 (2 AMI with stent thrombosis) |
|
Thrombosis |
|
|
┬Ā┬ĀThrombosis of atheroma (postmortem examination/during PCI) |
|
|
┬Ā┬Ā┬Ā┬ĀPresent |
1/4 |
|
┬Ā┬Ā┬Ā┬ĀAbsent |
22/19 |
|
┬Ā┬ĀStent thrombosis (postmortem examination/during PCI) |
|
|
┬Ā┬Ā┬Ā┬ĀPresent |
2/2 |
|
┬Ā┬Ā┬Ā┬ĀAbsent |
21/21 |
|
Stents |
|
|
┬Ā┬ĀNo. |
|
|
┬Ā┬Ā┬Ā┬Ā1 stent |
14 |
|
┬Ā┬Ā┬Ā┬ĀŌēź2 stents |
9 |
|
┬ĀSites |
|
|
┬Ā┬ĀLeft anterior descending artery (LAD) |
10 |
|
┬Ā┬Ā┬Ā┬ĀProximal LAD |
3 |
|
┬Ā┬Ā┬Ā┬ĀMid LAD |
6 |
|
┬Ā┬Ā┬Ā┬ĀDiagonal branch of LAD |
1 |
|
┬Ā┬ĀLeft circumflex coronary artery (LCX) |
4 |
|
┬Ā┬Ā┬Ā┬ĀProximal LCX |
1 |
|
┬Ā┬Ā┬Ā┬ĀObtuse marginal branch of LCX |
1 |
|
┬Ā┬ĀRight coronary artery (RCA) |
3 |
|
┬Ā┬Ā┬Ā┬ĀProximal RCA |
2 |
|
┬Ā┬Ā┬Ā┬ĀDistal RCA |
1 |
|
Pathologic findings of heart |
|
|
┬Ā┬ĀAcute ischemia |
5 |
|
┬Ā┬ĀMyocardial necrosis |
18 |
|
┬Ā┬ĀChronic ischemia |
11 |
Table┬Ā7.
Postmortem findings and clinical manifestations in Ischemic heart disease
|
No. (n=8) |
|
Clinical manifestations |
|
|
┬Ā┬ĀSymptoms a)
|
|
|
┬Ā┬Ā┬Ā┬ĀChest pain |
6 |
|
┬Ā┬Ā┬Ā┬ĀEpigastric pain |
1 |
|
┬Ā┬Ā┬Ā┬ĀDyspnea |
2 |
|
Clinical diagnosis |
|
|
┬Ā┬ĀAMI |
1 |
|
┬Ā┬ĀNSTEMI |
2 |
|
┬Ā┬ĀNSTEMI ŌåÆ STEMI |
1 |
|
┬Ā┬ĀUA |
4 |
|
PCI type |
|
|
┬Ā┬ĀElective |
0 |
|
┬Ā┬ĀUrgent |
6 |
|
┬Ā┬ĀEmergent |
2 |
|
┬Ā┬ĀCombined |
0 |
|
Postmortem examination |
|
|
┬Ā┬ĀHeart weight (g), average (range, g) |
480 (400-564) |
|
Postmortem findings |
|
|
┬Ā┬ĀAHD |
5 |
|
┬Ā┬ĀSAMI |
1 |
|
┬Ā┬ĀAHHD |
1 |
|
┬Ā┬ĀAHD, tumor |
1 |
|
Coronary atherosclerosis |
|
|
┬Ā┬Ā┬Ā┬ĀŌēź70% stenosis |
7 |
|
┬Ā┬Ā┬Ā┬Ā3 vessels |
0 |
|
┬Ā┬Ā┬Ā┬Ā2 vessels |
3 |
|
┬Ā┬Ā┬Ā┬Ā1 vessel |
4 |
|
┬Ā┬Ā┬Ā┬Ā<70% stenosis |
1 |
|
┬Ā┬Ā┬Ā┬Ā3 vessels |
0 |
|
┬Ā┬Ā┬Ā┬Ā2 vessels |
0 |
|
┬Ā┬Ā┬Ā┬Ā1 vessel |
1 |
|
┬Ā┬ĀNo stenosis |
0 |
|
┬Ā┬ĀCalcification |
5 (1 AHD stent thrombosis |
|
Thrombosis |
|
|
┬Ā┬ĀThrombosis of atheroma (postmortem examination/during PCI) |
|
|
┬Ā┬Ā┬Ā┬ĀPresent |
0/2 |
|
┬Ā┬Ā┬Ā┬ĀAbsent |
0/0 |
|
┬Ā┬ĀStent thrombosis (postmortem examination/during PCI) |
|
|
┬Ā┬Ā┬Ā┬ĀPresent |
1/0 |
|
┬Ā┬Ā┬Ā┬ĀAbsent |
0/0 |
|
Stents |
|
|
┬Ā┬ĀNo. |
|
|
┬Ā┬Ā┬Ā┬Ā1 stent |
2 |
|
┬Ā┬Ā┬Ā┬ĀŌēź 2 stents |
6 |
|
Sites |
|
|
┬Ā┬ĀLeft main coronary artery |
1 |
|
┬Ā┬ĀLeft anterior descending artery |
3 |
|
┬Ā┬Ā┬Ā┬ĀProximal |
5 |
|
┬Ā┬Ā┬Ā┬ĀMid |
1 |
|
┬Ā┬Ā┬Ā┬ĀDistal |
2 |
|
┬Ā┬ĀLeft circumflex coronary artery |
2 |
|
┬Ā┬Ā┬Ā┬ĀProximal |
1 |
|
┬Ā┬Ā┬Ā┬ĀMid |
1 |
|
┬Ā┬Ā┬Ā┬ĀDistal |
1 |
|
Pathologic findings of heart |
|
|
┬Ā┬ĀAcute ischemia |
0 |
|
┬Ā┬ĀMyocardial necrosis |
0 |
|
┬Ā┬ĀChronic ischemia |
8 |
ļ¦łņ¦Ćļ¦ēņ£╝ļĪ£ ĻĖ░ĒāĆ ĻĄ░ņ£╝ļĪ£ ļČäļźśļÉ£ 1Ļ▒┤ņØĆ ņ£ĀņØ╝ĒĢśĻ▓ī ņŗ¼ņן ņØ┤ņÖĖņØś ņ¦üņĀæņé¼ņØĖņ£╝ļĪ£ ņé¼ļ¦ØĒĢ£ ņ”ØļĪĆņśĆļŗż. ĒĢ┤ļŗ╣ ĒÖśņ×ÉļŖö PCI ņóģļŻī Ēøä ņŗ¼ņĀĢņ¦ĆĻ░Ć ļ░£ņāØĒĢśņŚ¼ ņŗ¼ĒÅÉņåīņāØņłĀņØä ļ░øĻ│Ā ņ×Éļ░£ņł£ĒÖśņØ┤ ĒÜīļ│ĄļÉśņ¢┤ 7ņØ╝Ļ░ä ņ×ģņøÉ ņ╣śļŻīļź╝ ļ░øņĢśņ¦Ćļ¦ī ļŗżļ░£ņä▒ ņןĻĖ░ļČĆņĀäĻ│╝ Ļ░ÉņŚ╝ņ”Øņ£╝ļĪ£ ņé¼ļ¦ØĒĢśņśĆļŗż. ņé¼ņŗż ĒÖśņ×ÉļŖö ļé┤ņøÉ 5ņØ╝ ņĀäļČĆĒä░ ņØ┤ļ»Ė ĒśĖĒØĪĻĖ░ Ļ░ÉņŚ╝ ņ”ØņāüņØ┤ ņ׳ņŚłĻ│Ā, 3ņØ╝ ņĀäļČĆĒä░ ĒśĖĒØĪĻ│żļ×ĆņØ┤ ņŗ£ņ×æļÉśņŚłļŖöļŹ░, ļé┤ņøÉ ņĀäļéĀļČĆĒä░ļŖö ĻĖ░ņĪ┤ ņ”ØņāüņØ┤ ņĢģĒÖöļÉśļ®┤ņä£ Ļ░ĆņŖ┤ĒåĄņ”ØĻ╣īņ¦Ć ļÅÖļ░śļÉśņ¢┤, ņ×äņāüņĀüņ£╝ļĪ£ NSTEMIļź╝ ņ¦äļŗ©ļ░øņĢśļŗż. ļČĆĻ▓ĆņŚÉņä£ļŖö AMIņÖĆ Ļ│ĀļÅäņØś ņŗ¼ņןļÅÖļ¦źĻ▓ĮĒÖöņ”ØņØ┤ ņ׳ņŚłĻ│Ā, ņŖżĒģÉĒŖĖ ņéĮņ×ģ ļČĆņ£äņŚÉņä£ļŖö ĒŖ╣ĻĖ░ĒĢĀ ĒĢ®ļ│æņ”ØņØ┤ ņŚåņŚłņ£╝ļ®░, ņĀäņŗĀņØś ņŚ¼ļ¤¼ ņןĻĖ░ņÖĆ ņ▓┤Ļ░ĢņŚÉ ĒÖöļåŹņä▒ ņŚ╝ņ”ØņØ┤ ļ░£ņāØĒĢ£ ņāüĒā£ņśĆļŗż.
ļČĆĻ▓ĆņŚÉņä£ ņŖżĒģÉĒŖĖ ĒśłņĀäņ”ØņØ┤ ĒÖĢņØĖļÉ£ ņ”ØļĪĆļŖö ļ¬©ļæÉ 8Ļ▒┤ņØ┤ņŚłņ¦Ćļ¦ī ņØ┤ ņżæ 5Ļ▒┤ļ¦īņØ┤ PCI ĒĢ®ļ│æņ”ØĻĄ░ņ£╝ļĪ£ ļČäļźśļÉśņŚłļŗż. ļéśļ©Ėņ¦Ć ņ”ØļĪĆļŖö AMIĻĄ░ 2Ļ▒┤, IHDĻĄ░ 1Ļ▒┤ņ£╝ļĪ£, ļ¬©ļæÉ ņŖżĒģÉĒŖĖ ļé┤ļČĆņŚÉļŖö ĒśłņĀäņØ┤ ĻĄŁņåīņĀüņ£╝ļĪ£ļ¦ī ņĪ┤ņ×¼ĒĢśņśĆĻ│Ā, Ēśæņ░®ņØś ņĀĢļÅäĻ░Ć Ļ▓Įļ»ĖĒĢśņŚ¼ ņé¼ļ¦ØņŚÉ ņØśļ»Ė ņ׳ļŖö ņåīĻ▓¼ņØĆ ņĢäļŗłļØ╝Ļ│Ā ĒīÉļŗ©ļÉśņŚłļŗż. ņŗ¼ņןļÅÖļ¦źņŚÉ ņäØĒÜīĒÖöĻ░Ć ļÅÖļ░śļÉ£ ņ”ØļĪĆļŖö ļ¬©ļæÉ 19Ļ▒┤ņ£╝ļĪ£, ņØ┤ ņżæ 5Ļ▒┤ņŚÉņä£ ņŖżĒģÉĒŖĖ ĒśłņĀäņ”ØņØ┤ ļ░£ņāØĒĢśņśĆņ£╝ļ®░, 1Ļ▒┤ņŚÉņä£ ņŗ¼ņןļÅÖļ¦źļ░Ģļ”¼Ļ░Ć ļ░£ņāØĒĢśņśĆļŗż.
PCI Ļ┤ĆļĀ© ņé¼ļ¦ØņØ┤ ņØśļŻī ļČäņ¤üņ£╝ļĪ£ ņØ┤ņ¢┤ņĪīņØä ļĢī, ņŗ¼ņןņØś ļ│æļ│ĆņØ┤ļéś, ņŗ£ņłĀ ļé┤ņÜ®ņŚÉ ļīĆĒĢ£ ĻĄ¼ņ▓┤ņĀüņØĖ ĻĖ░ņłĀņØĆ ņØśļŻī ļČäņ¤üņŚÉņä£ ņĀ£ĻĖ░ļÉ£ ļģ╝ņĀÉņŚÉ ĒĢ┤ļŗĄņØä ņĀ£ņŗ£ĒĢĀ ņłś ņ׳ļŖö ĻĘ╝Ļ▒░Ļ░Ć ļÉĀ ņłś ņ׳ļŗż. ņØ┤ļ¤¼ĒĢ£ ņĀÉņØä Ļ░ÉņĢłĒĢśņŚ¼ ļČĆĻ▓ĆĻ░ÉņĀĢņä£ņŚÉņä£ ĒĢ┤ļŗ╣ ļé┤ņÜ®ļōżņØ┤ ĻĖ░ņłĀļÉśņŚłņ¦Ć ņŚ¼ļČĆļź╝ ļČäņäØĒĢśņśĆļŗż. ļČäņäØ ĒĢŁļ¬®ņ£╝ļĪ£ļŖö ņŖżĒģÉĒŖĖ ņéĮņ×ģ ņ£äņ╣ś, ņŖżĒģÉĒŖĖ ņåīĻ▓¼ ļ░Å PCI ĒĢ®ļ│æņ”Ø ņŚ¼ļČĆ, ņŖżĒģÉĒŖĖņÖĆ ņŗ¼ņןļÅÖļ¦źņØś ņŻĮņóģĻ│╝ņØś ņāüĒā£, ņŖżĒģÉĒŖĖĻ░Ć ņéĮņ×ģļÉśņ¦Ć ņĢŖņØĆ ņŗ¼ņןļÅÖļ¦źņØś ņ¦łļ│æņāüĒā£, ņŖżĒģÉĒŖĖ ĒĢ®ļ│æņ”Ø ļśÉļŖö ņŗ¼ņןļÅÖļ¦źĻ▓ĮĒÖöņŚÉ ņØśĒĢ£ Ēśæņ░® ļČĆņ£äņÖĆ ņŗ¼ĻĘ╝ņØś ļ│æļ│ĆņØś ņ£äņ╣ś ļō▒ņØä ĒżĒĢ©ĒĢśņśĆļŗż. ņŖżĒģÉĒŖĖņØś ņéĮņ×ģ ņ£äņ╣śņÖĆ ņŖżĒģÉĒŖĖĻ░Ć ņéĮņ×ģļÉśņ¦Ć ņĢŖņØĆ ņŗ¼ņןļÅÖļ¦źņØś ņ¦łļ│æņāüĒā£ļŖö ļīĆļČĆļČä(90% ņØ┤ņāü)ņØś Ļ░ÉņĀĢņä£ņŚÉņä£ ĻĖ░ņłĀļÉśņŚłļŗż. ĻĘĖļ¤¼ļéś ĒśłņĀä, ļÅÖļ¦źņåÉņāüĻ│╝ Ļ░ÖņØĆ ņŖżĒģÉĒŖĖ ĒĢ®ļ│æņ”Ø ņåīĻ▓¼ ņŚ¼ļČĆļŖö 19Ļ▒┤(44.2%)ņŚÉļ¦ī ĻĖ░ņłĀļÉśņŚłĻ│Ā, ņŖżĒģÉĒŖĖņÖĆ ņŻĮņāüĻ▓ĮĒÖöļ░śĻ│╝ņØś ņāüĒā£Ļ░Ć ĻĖ░ņłĀļÉ£ Ļ▓āņØĆ 11Ļ▒┤(25.6%)ņØ┤ņŚłļŗż. ņŗ¼ĻĘ╝ ļ│æļ│ĆņØś ņ£äņ╣śĻ░Ć ĻĖ░ņłĀļÉ£ Ļ▓āņØĆ 33Ļ▒┤(76.7%)ņØ┤ņŚłļŗż(
Table 8).
Table┬Ā8.
Postmortem findings of the stent, coronary artery and myocardium described in the autopsy reports
|
Contents |
Included |
Not included |
|
Site of stent insertion |
42 (97.7) |
1 (2.3) |
|
Status of stent |
19 (44.2) |
24 (55.8) |
|
Relationship of stent and coronary atherosclerosis |
11 (25.6) |
32 (74.4) |
|
Lesions of other coronary arteries |
39 (90.7) |
4 (9.3) |
|
Site of myocardial lesion |
33 (76.7) |
10 (23.3) |
Ļ│Ā ņ░░
ņÜ░ļ”¼ļéśļØ╝ņŚÉņä£ 10ļģäĻ░ä(2006-2015ļģä) ņŗ£Ē¢ēļÉ£ PCI ĒśäĒÖ®ņŚÉ ļīĆĒĢ£ ņĄ£ĻĘ╝ ņŚ░ĻĄ¼ņŚÉ ļö░ļź┤ļ®┤, ņÜ░ļ”¼ļéśļØ╝ņØś PCI ņŗ£Ē¢ē Ļ▒┤ņłśļŖö ĒĢ┤ļ¦łļŗż ņ”ØĻ░ĆĒĢśņśĆĻ│Ā, ĒŖ╣Ē׳ STEMIņŚÉ ļ╣äĒĢ┤ Ēśæņŗ¼ņ”ØņØ┤ļéś, NSTEMIņŚÉņä£ ļŹöņÜ▒ ņ”ØĻ░ĆĒĢśĻ│Ā ņ׳ļŗżĻ│Ā ĒĢśņśĆļŗż[
7]. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļÅä ņ×äņāüņ¦äļŗ©ņØä ĻĖ░ņżĆņ£╝ļĪ£ AMIņÖĆ STEMI(ļ¬©ļæÉ 17Ļ▒┤)ņŚÉ ļ╣äĒĢ┤ NSTEMI, UA (ļ¬©ļæÉ 22Ļ▒┤)ņŚÉņä£ ļŹö ļ¦ÄņØ┤ ņŗ£Ē¢ēļÉśņ¢┤ ņ£Āņé¼ĒĢ£ Ļ▓ĮĒ¢źņØä ļ│┤ņśĆļŗż. ļŗżļ¦ī ņ×äņāüņ¦äļŗ©Ļ│╝ ņé¼ĒøäĻ▓Ćņé¼ņŚÉņä£ ĒÖĢņØĖļÉ£ ņé¼ņØĖņØ┤ ņÖäņĀäĒ׳ ņØ╝ņ╣śĒĢśņ¦Ć ņĢŖņĢśĻ│Ā, ņ×äņāüņĀüņ£╝ļĪ£ AMI, STEMIļĪ£ ņČöņĀĢļÉ£ ņ”ØļĪĆņŚÉņä£ļÅä ļČĆĻ▓ĆņŚÉņä£ļŖö ĻĖēņä▒ ĒŚłĒśłņä▒ ļ│ĆĒÖöĻ░Ć ĒÖĢņØĖļÉśņ¦Ć ņĢŖņĢä IHDļĪ£ ņ¦äļŗ©ļÉ£ ņ”ØļĪĆ(2Ļ▒┤)Ļ░Ć ņ׳ņŚłļŗż. ļśÉĒĢ£ ņ£ä ņŚ░ĻĄ¼ņŚÉņä£ļŖö, 2015ļģä PCI ņŗ£Ē¢ēĻ▒┤ņłśļŖö 51,990Ļ▒┤ņØ┤ļØ╝Ļ│Ā ĒĢśņśĆļŖöļŹ░[
7], ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņ¦æĻ│äĒĢ£ ļ░öņŚÉ ļö░ ļź┤ļ®┤ Ļ░ÖņØĆ 2015ļģä PCI Ļ┤ĆļĀ© ņé¼ļ¦Øņ£╝ļĪ£ ņé¼ļ▓ĢļČĆĻ▓ĆņØ┤ ņŗ£Ē¢ēļÉ£ ņ”ØļĪĆļŖö 8Ļ▒┤ņØ┤ņŚłņ£╝ļ»ĆļĪ£ ņØ┤ ļæÉ ņłśņ╣śļź╝ ņóģĒĢ®ĒĢśļ®┤ PCIņÖĆ Ļ┤ĆļĀ©ĒĢśņŚ¼ ĒÖśņ×ÉĻ░Ć ņé¼ļ¦ØĒĢśņŚ¼ ņØśļŻīļČäņ¤ü ļśÉļŖö ļ▓ĢņØśĒĢÖņĀü ļģ╝ļ×ĆņØ┤ ņØ╝ņ¢┤ļéĀ ņłś ņ׳ļŖö ļ╣äņ£©ņØĆ ņĢĮ 0.015%ņØ┤ļØ╝Ļ│Ā ņČöņé░ĒĢ┤ ļ│╝ ņłś ņ׳ļŗż. PCI Ļ┤ĆļĀ© ņé¼ļ¦ØņØś ļČĆĻ▓Ć Ļ▒┤ņłśļŖö ĒÅēĻĘĀ 6.1Ļ▒┤ņ£╝ļĪ£ ļ¦żļģä ļ╣äĻĄÉņĀü ņØ╝ņĀĢĒĢśĻ▓ī ņØśļó░ļÉśĻ│Ā ņ׳ļŖöļŹ░(
Fig. 1) ņØ┤ļŖö ņ×Āņ×¼ņĀüņØĖ ņØśļŻīļČäņ¤ü Ļ░ĆļŖźņä▒ņ£╝ļĪ£ ņØĖĒĢ┤ ņé¼ļ▓ĢļČĆĻ▓ĆņØ┤ ņØśļó░ļÉ£ ņ”ØļĪĆļōżņØ┤ļØ╝ļŖö ņĀÉņØä Ļ│ĀļĀżĒĢśļ®┤, ņ×äņāüņŚÉņä£ ņØ┤ļ¤¼ĒĢ£ ņØśļŻīļČäņ¤ü Ļ░ĆļŖźņä▒ņØä ņĄ£ņåīĒÖöĒĢśĻĖ░ ņ£äĒĢ┤ņä£ ļ│Ė ņŚ░ĻĄ¼ ņŚÉņä£ ĒÖĢņØĖļÉ£ PCIĻ┤ĆļĀ© ņé¼ļ¦ØņØś ĒŖ╣ņä▒ņØä ĒÖśņ×ÉĻ┤Ćļ”¼ ļ░Å ņØśļŻīņä£ļ╣äņŖż ņĀ£Ļ│Ą Ļ│╝ņĀĢņŚÉ ļ░śņśüĒĢĀ ĒĢäņÜöĻ░Ć ņ׳ļŗż.
ļ»ĖĻĄŁ ņśżĒĢśņØ┤ņśż ņŻ╝ Ēü┤ļ”¼ļĖīļ×£ļō£ņØś 3ņ░©ļ│æņøÉ 1Ļ││ņŚÉņä£ 2009ļģä 1ņøöņŚÉņä£ 2011ļģä 4ņøöĻ╣īņ¦Ć PCIļź╝ ļ░øņØĆ 4,078 ĒÖśņ×É ņżæņŚÉņä£ ļ»ĖĻĄŁņé¼ļ¦ØĒåĄĻ│ä(Social Security Death Index) ņ×ÉļŻīļź╝ ļ░öĒāĢņ£╝ļĪ£ PCI Ēøä 30ņØ╝ ņØ┤ļé┤ ņé¼ļ¦Ø ņ”ØļĪĆļź╝ ņłśņ¦æĒĢśņŚ¼ ļČäņäØĒĢ£ ņŚ░ĻĄ¼[
8]ņŚÉ ļö░ļź┤ļ®┤, ņ┤Ø ņé¼ļ¦Øņ”ØļĪĆļŖö 81Ļ▒┤ņØś ņé¼ļ¦ØņØ┤ ļ░£ņāØĒĢśņśĆĻ│Ā, ņØ┤ļōżņØĆ ņŗ¼ņן ņøÉņØĖņŚÉ ņØśĒĢ£ ņé¼ļ¦Ø, ņ”ē ņŗ¼ņןņé¼(cardiac cause, 47ļ¬ģ, 58%)ņÖĆ, ņŗ¼ņן ņØ┤ņÖĖņØś ņøÉņØĖ(non-cardiac cause, 34ļ¬ģ, 42%)ņŚÉ ņØśĒĢ£ ņé¼ļ¦Øņ£╝ļĪ£ ĻĄ¼ļČäĒĢĀ ņłś ņ׳ņŚłļŗżĻ│Ā ĒĢśņśĆļŗż. ņŗ¼ņןņé¼ ņżæ 34ļ¬ģņØ┤ PCI ĒĢ®ļ│æņ”Øņ£╝ļĪ£ ņé¼ļ¦ØĒĢśņśĆņ£╝ļ®░, ĻĄ¼ņ▓┤ņĀüņØĖ ņé¼ņØĖņ£╝ļĪ£ļŖö ņŖżĒģÉĒŖĖ ĒśłņĀäņ”Ø, ņŗ¼ņןļÅÖļ¦ź ļ░Ģļ”¼, PCI ņŗ£ņłĀ Ēøä ĒĢ®ļ│æļÉ£ ņČ£Ēśł(Ēøäļ│Ąļ¦ēņČ£Ēśł ĒżĒĢ©) ļō▒ņØ┤ ņ׳ņŚłļŗż. ņŗ¼ņן ņØ┤ņÖĖņØś ņé¼ņØĖņ£╝ļĪ£ļŖö Ēī©Ēśłņ”Ø/Ēī©Ēśłņä▒ ņć╝Ēü¼, ļćīĒśłĻ┤Ćņ¦łļ│æ, ĒÅÉņ¦łļ│æ, Ļ░äņ¦łļ│æ ĒĢ®ļ│æņ”Ø ļśÉļŖö ĒĢŁĒśłņåīĒīÉņĀ£ņĀ£ ņé¼ņÜ®ņŚÉ ļö░ļźĖ ņ£äņןĻ┤Ćņ▓£Ļ│Ą, ņČ£Ēśł, ņĢģņä▒ņóģņ¢æ, ņŗĀļČĆņĀä ļō▒ņØ┤ ņ׳ņŚłļŗż. ļ│Ė ņŚ░ĻĄ¼ļŖö ļČĆĻ▓ĆņØ┤ ņŗ£Ē¢ēļÉ£ ņ”ØļĪĆļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢ£ ņŚ░ĻĄ¼ņØ┤ĻĖ░ ļĢīļ¼ĖņŚÉ ņ£ä ņ×äņāüņŚ░ĻĄ¼ņÖĆņØś ņ¦üņĀæņĀüņØĖ ļ╣äĻĄÉļŖö ņ¢┤ļĀżņÜ░ļéś, ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ PCI ĒĢ®ļ│æņ”ØĻĄ░ņØĆ ņ£ä ņŚ░ĻĄ¼ņØś PCI ĒĢ®ļ│æņ”ØĻĄ░Ļ│╝ ņ£Āņé¼ĒĢ£ ļČäĒżļź╝ ļ│┤ņØ┤ļŖö ļ░śļ®┤, ņŗ¼ņן ņØ┤ņÖĖņØś ņøÉņØĖņŚÉ ņØśĒĢ£ ņé¼ļ¦Ø ņ”ØļĪĆļŖö Ļ▒░ņØś ņŚåļŗżļŖö ĒŖ╣ņ¦ĢņØ┤ ņ׳ņŚłļŗż.
Ēøäļ│Ąļ¦ēņČ£ĒśłĻ│╝ ļīĆļÅÖļ¦źļ░Ģļ”¼ļŖö PCI ņżæ ļ░£ņāØĒĢĀ ņłś ņ׳ļŖö ĒĢ®ļ│æņ”Øņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[
8-
10]. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļÅä PCI ĒĢ®ļ│æņ”ØĻĄ░ņŚÉ Ēøäļ│Ąļ¦ē ņČ£Ēśł ņ”ØļĪĆĻ░Ć 1Ļ▒┤ ĒżĒĢ©ļÉśņ¢┤ ņ׳ņŚłļŗż. ĻĖ░ņĪ┤ņŚÉ ļ│┤Ļ│ĀļÉ£ ņ”ØļĪĆ ļīĆļČĆļČäņØĆ PCI ņżæ ņ╣┤ĒģīĒä░ļéś, ĒÆŹņäĀ, ņÖĆņØ┤ņ¢┤ļź╝ ņĪ░ņ×æĒĢśĻ▒░ļéś ņĪ░ņśüņĀ£ļź╝ ņŻ╝ņ×ģĒĢśļŖö Ļ│╝ņĀĢņŚÉņä£ ļ░£ņāØĒĢśņśĆĻ│Ā, ņŻ╝ļĪ£ ņŗ¼ņןļÅÖļ¦źņŚÉņä£ ņŗ£ņ×æļÉ£ ļ░Ģļ”¼Ļ░Ć ļīĆļÅÖļ¦źļ░Ģļ”¼ļĪ£ ņ¦äĒ¢ēļÉ£ Ļ▓āņ£╝ļĪ£ ĒīÉļŗ©ļÉśņŚłņ£╝ļ®░, ļīĆļÅÖļ¦źļ░Ģļ”¼ņØś ņ¦äĒ¢ē ļ▓öņ£äļĪ£ļŖö ļīĆļÅÖļ¦ź ĻĖ░ņŗ£ļČĆņ£ä, ņśżļ”äļīĆļÅÖļ¦ź, ļīĆļÅÖļ¦źĻČü, ļé┤ļ”╝ļīĆļÅÖļ¦źĻ╣īņ¦Ć ļŗżņ¢æĒĢśĻ▓ī ļ│┤Ļ│ĀļÉśņŚłļŗż[
9-
12]. AMIĻĄ░ņŚÉņä£ ņ¦üņĀæ ņé¼ņØĖņØĆ AMIņśĆņ¦Ćļ¦ī ļīĆļÅÖļ¦źļ░Ģļ”¼Ļ░Ć ĻĖ░ņŚ¼ ņé¼ņØĖņ£╝ļĪ£ņä£ ĒÖĢņØĖļÉśņŚłļŹś ņ”ØļĪĆĻ░Ć 1Ļ▒┤ ĒżĒĢ©ļÉśņ¢┤ ņ׳ņŚłļŗż. ĒĢ┤ļŗ╣ ņ”ØļĪĆņØś ļīĆļÅÖļ¦źļ░Ģļ”¼ļŖö Ļ░ĆņŖ┤ļīĆļÅÖļ¦ź ļ░Å ļ░░ļīĆļÅÖļ¦źņŚÉ Ļ▒Ėņ│É ņ׳ņ¢┤ ņŗ¼ņןļÅÖļ¦źĻ│╝ ļ¼┤Ļ┤ĆĒĢśĻ▓ī ļ░£ņāØĒĢ£ Ļ▓āņ£╝ļĪ£ ļ│┤ņśĆļŗż. Ļ│╝Ļ▒░ ļ│┤Ļ│ĀļÉ£ ņ”ØļĪĆ[
11]ņŚÉņä£ļŖö, ĒīöņØś ļÅÖļ¦źņØä ĒåĄĒĢ┤ ņŗ¼ņןņ£╝ļĪ£ ņÖĆņØ┤ņ¢┤ļź╝ ņĀæĻĘ╝ņŗ£ņ╝£ ņĪ░ņ×æĒĢśļŖö Ļ│╝ņĀĢņŚÉņä£ ņŗ¼ņןļÅÖļ¦źņØ┤ ņĢäļŗī Ēīöļ©Ėļ”¼ļÅÖļ¦źņŚÉņä£ ļ░Ģļ”¼Ļ░Ć ļ░£ņāØĒĢ£ Ļ▓ĮņÜ░Ļ░Ć ņ׳ņŚłļŖöļŹ░, ņ£ä AMIĻĄ░ņØś ņ”ØļĪĆņŚÉņä£ļÅä PCI ņŗ£ņłĀņØä ņ£äĒĢ£ ņÖĆņØ┤ņ¢┤ļź╝ ļäÖļŗżļ”¼ļÅÖļ¦źņØä ĒåĄĒĢ┤ ņŗ¼ņןņ£╝ļĪ£ ņĀæĻĘ╝ņŗ£ĒéżļŖö Ļ│╝ņĀĢņŚÉņä£ ļīĆļÅÖļ¦źļ░Ģļ”¼Ļ░Ć ĒĢ®ļ│æļÉ£ Ļ▓āņ£╝ļĪ£ ņČöņĀĢļÉ£ļŗż.
ņÜ░ļ”¼ļéśļØ╝ņØś ļ▓ĢņøÉ ĒīÉĻ▓░ņä£ ņŚ┤ļ×īņĀ£ļÅäļź╝ ņØ┤ņÜ®ĒĢ┤ ņŗ¼ņןļÅÖļ¦źņĪ░ņśüņłĀņØ┤ļéś, PCIņÖĆ Ļ┤ĆļĀ©ļÉ£ ļ▓ĢņøÉ ĒīÉĻ▓░ ņé¼ļĪĆļź╝ ņŚ░ĻĄ¼ĒĢ£ Ļ▓░Ļ│╝[
3]ņŚÉ ļö░ļź┤ļ®┤, 1998ļģäļČĆĒä░ 2017ļģäĻ╣īņ¦Ć ņ┤Ø 13Ļ▒┤ņØś ļ»╝ņé¼ ņåīņåĪņØ┤ ĒÖĢņØĖļÉśņŚłĻ│Ā, ņØ┤ ņżæ 11Ļ▒┤ņŚÉņä£ ĒÖśņ×ÉĻ░Ć ņé¼ļ¦ØĒ¢łņ£╝ļ®░, 2Ļ▒┤ņŚÉņä£ļŖö ņĀĆņé░ņåīņä▒ ļćīņåÉņāüņØ┤ļéś, ņŗ¼ļČĆņĀä ļō▒ņØś ņĢģĻ▓░Ļ│╝Ļ░Ć ļ░£ņāØĒ¢łļŗżĻ│Ā ĒĢśņśĆļŗż. 7Ļ▒┤ņØĆ ņøÉĻ│ĀņØĖ ĒÖśņ×É ņĖĪņØś ņ▓ŁĻĄ¼Ļ░Ć ņĄ£ņóģņĀüņ£╝ļĪ£ ĻĖ░Ļ░üļÉśņ¢┤ Ēī©ņåīĒĢśņśĆĻ│Ā, 6Ļ▒┤ņØĆ ņøÉĻ│Ā ņØ╝ļČĆ ņŖ╣ņåī ĒīÉĻ▓░ņØ┤ ļéśņÖöļŗż. ņ×äņāüņ¦äļŗ©ņØĆ Ēśæņŗ¼ņ”Ø 1Ļ▒┤, UA 2Ļ▒┤, SA 3Ļ▒┤, NSTEMI 2Ļ▒┤, STEMI 3Ļ▒┤, ņŗ¼ĻĘ╝ Ļ▓Įņāē(myocardial infarction) 2Ļ▒┤ņØ┤ņŚłļŗż. ņŗ¼ņןļÅÖļ¦ź ĒĢ®ļ│æņ”ØņØ┤ 6Ļ▒┤, ņŖżĒģÉĒŖĖ ĒĢ®ļ│æņ”ØņØ┤ 2Ļ▒┤ņŚÉņä£ ļÅÖļ░śļÉśņŚłļŗż. ņøÉĻ│Ā ņØ╝ļČĆ ņŖ╣ņåī ņé¼ļĪĆņŚÉņä£ļŖö ņŻ╝ļĪ£ ņ¦äļŗ© ļśÉļŖö ņ╣śļŻīņØś ņĀüņĀłņä▒Ļ│╝ ņŗ£ņłĀ ĒĢ®ļ│æņ”ØņŚÉ ļīĆĒĢ£ Ļ│╝ņŗż ņŚ¼ļČĆĻ░Ć ļģ╝ļ×ĆņØ┤ ļÉśņŚłĻ│Ā, ņøÉĻ│ĀĻ░Ć Ēī©ņåīĒĢ£ ņé¼ļĪĆņŚÉņä£ļŖö ņ¦äļŗ©ņØ┤ļéś ņŗ£ņłĀ, ņ╣śļŻī, ĒĢ®ļ│æņ”Ø Ļ┤Ćļ”¼ ļō▒ņŚÉ ņ׳ņ¢┤ņä£ņØś Ļ│╝ņŗż ņŚ¼ļČĆļéś ņ”ØĻ▒░ ņĪ░ņ×æ ņŚ¼ļČĆĻ░Ć ņ¤üņĀÉņØ┤ņŚłļŗż. ĒĢ£ĻĄŁņØśļŻīļČäņ¤üņĪ░ņĀĢņżæņ×¼ņøÉ ņĪ░ņĀĢ ņżæņ×¼ ņé¼ļĪĆ ņżæ PCI ņŗ£ņłĀĻ│╝ Ļ┤ĆļĀ©ļÉ£ ņé¼ļĪĆĻ░Ć 5Ļ▒┤ņØ┤ ņ׳ņŚłļŗż[
13]. PCI ĒĢ®ļ│æņ”Øņ£╝ļĪ£ ļ│┤ņØ┤ļŖö ļÅÖļ¦źņåÉņāüņØ┤ 2Ļ▒┤, ņŗ¼ņןļÅÖļ¦źļ░Ģļ”¼Ļ░Ć 1Ļ▒┤ņØ┤ ņ׳ņŚłĻ│Ā, PCI ņŗ£ņłĀ Ēøä ņé¼ļ¦ØņØ┤ 1Ļ▒┤, PCI ņŗ£ņłĀ Ēøä ņĀĆņé░ņåīņä▒ ļćīņåÉņāü ļ░£ņāØ(ĒÖśņ×É ņāØņĪ┤) ņé¼ļĪĆĻ░Ć 1Ļ▒┤ ņØ┤ņŚłļŗż. ņ¤üņĀÉ ņé¼ņĢłņ£╝ļĪ£ļŖö AMI ņ¦äļŗ©, Ļ▓ĮĻ│╝Ļ┤Ćņ░░, PCI ņŗ£ņłĀ Ļ│╝ņĀĢņŚÉņä£ Ļ│╝ņŗżņ£Āļ¼┤, ņŻ╝ņØś ļ░Å ņäżļ¬ģ ņØśļ¼┤ ļō▒ņØ┤ņŚłļŗż. ņØ┤ļ¤¼ĒĢ£ ļ▓ĢņØśĒĢÖņĀü ļģ╝ļ×Ćņ£╝ļĪ£ļČĆĒä░ ĒĢ®ļ”¼ņĀüņØĖ ĒīÉļŗ©ņØä ņØ┤ļüīņ¢┤ļé┤ĻĖ░ ņ£äĒĢ┤ņä£ļŖö ļ░śļō£ņŗ£ ĻĖ░ņ┤łņĀüņØĖ ņé¼ņŗżĻ┤ĆĻ│äĻ░Ć ņĀĢĒÖĢĒ׳ ĒīīņĢģļÉśņ¢┤ņĢ╝ ĒĢśļ»ĆļĪ£ PCIņØś ĻĄ¼ņ▓┤ņĀüņØĖ ņŗ£ņłĀ Ļ│╝ņĀĢĻ│╝ Ļ▓░Ļ│╝, ĻĘĖņŚÉ ļö░ļźĖ ĒĢ®ļ│æņ”Ø ņŚ¼ļČĆ ļ┐Éļ¦ī ņĢäļŗłļØ╝, ņŗ¼ņןņØś ĻĖ░ņĪ┤ ņØśĒĢÖņĀü ņāüĒā£ņÖĆ ļŗżļźĖ ļÅÖļ░śņ¦łĒÖśņŚÉ ļīĆĒĢ£ ĒÅēĻ░ĆĻ░Ć ĒĢäņłśņĀüņØ┤ļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ļ│╝ ņłś ņ׳ļō»ņØ┤ ļČĆĻ▓ĆņØä ņŗ£Ē¢ēĒĢ©ņ£╝ļĪ£ņŹ© ņé¼ļ¦ØĒĢ£ ĒÖśņ×ÉĻ░Ć ņāØņĀäņŚÉ ļ░øņØĆ PCIņØś Ļ▓░Ļ│╝ņÖĆ ņŗ¼ņן ļ░Å ņĀäņŗĀņØś ņØśĒĢÖņĀü ņāüĒā£ņŚÉ ļīĆĒĢ£ Ļ░Ćņן ņ¦üņĀæņĀüņØĖ ņĀĢļ│┤ļź╝ ņ¢╗ņØä ņłś ņ׳ņ£╝ļ®░ ļĢīļĪ£ļŖö ļČĆĻ▓ĆņŚÉņä£ ņ¢╗ņØĆ ņČöĻ░ĆņĀüņØĖ ņåīĻ▓¼ņØ┤ ņ×äņāüņĀü ņ¦äļŗ©ņØä ļ│┤ņÖäĒĢśĻ│Ā ĻĄÉņĀĢĒĢśļŖö ņŚŁĒĢĀņØä ĒĢśĻĖ░ļÅä ĒĢ£ļŗż. ņ”ē ļČĆĻ▓ĆņØä ĻĖ░ļ░śņ£╝ļĪ£ ĒĢśļŖö ņé¼ļ¦ØņŚÉ ļīĆĒĢ£ ņĪ░ņé¼ņĀłņ░© ņ”ē Ļ▓Ćņŗ£ļŖö ļ▓ĢņĀü ĒīÉļŗ©ņŚÉ ĒĢäņÜöĒĢ£ ņØśĒĢÖņĀü ņ”ØĻ▒░ļź╝ ĒÖĢļ│┤ĒĢĀ ņłś ņ׳Ļ▓ī ĒĢ©ņ£╝ļĪ£ņŹ© ņé¼ņŗżņØä ņ”Øļ¬ģĒĢśĻ│Ā ņ¤üņĀÉņØä ļ¬ģĒÖĢĒ׳ ĒĢśĻ▓ī ĒĢśļ®░, ņ▒ģņ×äĻ│╝ ļ│┤ņāüņŚÉ ļīĆĒĢ£ ĒīÉļŗ©ņŚÉ ņżæņÜöĒĢśĻ▓ī ĻĖ░ņŚ¼ĒĢ£ļŗż. ļŗżļ¦ī ņ£ä ņŚ░ĻĄ¼ņŚÉņä£ Ļ░ü ņåīņåĪ ņé¼ļĪĆņŚÉņä£ņØś ļČĆĻ▓Ć ņŗ£Ē¢ē ņŚ¼ļČĆņŚÉ ļīĆĒĢ┤ņä£ļŖö ņ¦üņĀæ ņ¢ĖĻĖēĒĢśĻ│Ā ņ׳ņ¦Ć ņĢŖņĢśĻ│Ā, ņĪ░ņĀĢņżæņ×¼ 4Ļ▒┤ņØś ņé¼ļ¦Øņé¼ļĪĆņØś Ļ▓ĮņÜ░ ļČĆĻ▓ĆņØĆ ņŗ£Ē¢ēļÉśņ¦Ć ņĢŖņĢśļŗż.
ļśÉĒĢ£ ņ£äņŚÉņä£ ņäżļ¬ģĒĢ£ ņØśĒĢÖņĀü ņ”ØĻ▒░ļź╝ ĒÖĢļ│┤ĒĢśļŖö Ļ▓ā ļ┐Éļ¦ī ņĢäļŗłļØ╝ PCIņÖĆ Ļ┤ĆļĀ©ļÉśņ¢┤ ņé¼ļ¦ØņŚÉ ņØ┤ļź┤ļŖö ĻĖ░ņĀäņØä ņØ┤ĒĢ┤ĒĢśĻ│Ā ņśłļ░®ĒĢśĻĖ░ ņ£äĒĢ┤ņä£ļÅä ņŗ¼ņןņŚÉ ļīĆĒĢ£ ņŻ╝ņØś Ļ╣ŖņØĆ ļ│æļ”¼Ļ▓Ćņé¼Ļ░Ć ĒĢäņÜöĒĢśļŗż[
14]. ļČĆĻ▓Ć ņŚŁņŗ£ ņ£ĪņĢł ļ░Å Ēśäļ»ĖĻ▓Į Ļ▓Ćņé¼ņØś ĒÖĢņןļÉ£ ĒśĢĒā£ļĪ£ņä£ ņĀäņŗĀņØä ļīĆņāüņ£╝ļĪ£ ņé¼ļ¦ØņøÉņØĖņØä ĻĘ£ļ¬ģĒĢśļŖö ļ│æļ”¼ĒĢÖņĀü Ļ▓Ćņé¼ļØ╝Ļ│Ā ĒĢĀ ņłś ņ׳ļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ļČĆĻ▓ĆĻ░ÉņĀĢņä£ņŚÉ ĻĖ░ņłĀļÉ£ ļé┤ņÜ®ņØä ļČäņäØĒĢ£ Ļ▓░Ļ│╝, ļČĆĻ▓ĆĻ░ÉņĀĢņä£ņØś Ļ┤ĆļĀ© ĻĖ░ņłĀņØĆ ņØśļ¼┤ĻĖ░ļĪØņØś PCI ĻĖ░ļĪØņ¦Ćļéś Ļ▓░Ļ│╝ņ¦ĆņŚÉņä£ ņŖżĒģÉĒŖĖņÖĆ ņŗ¼ņןļÅÖļ¦źņØś ļ│æļ│ĆĻ│╝ Ēśæņ░®ņĀĢļÅäņŚÉ ļīĆĒĢ┤ ĻĖ░ņłĀĒĢśļŖö ļ░®ņŗØļ¦īĒü╝ ņāüņäĖĒĢśņ¦Ć ņĢŖņĢśņ£╝ļ®░, ņŗ¼ĻĘ╝ņØś Ļ┤┤ņé¼ņÖĆ Ļ░ÖņØĆ ņŗ¼ĻĘ╝ ļ│æļ│ĆņØś ņ£äņ╣śņŚÉ ļīĆĒĢ£ ĻĖ░ņłĀļÅä ļłäļØĮļÉ£ Ļ▓ĮņÜ░Ļ░Ć ņ׳ņŚłļŗż. PCI Ļ┤ĆļĀ© ņé¼ļ¦ØņØĆ ņØ┤ļ»Ė ļČĆĻ▓ĆņØ┤ ņØśļó░ļÉĀ ļŗ╣ņŗ£ PCIņÖĆ ņé¼ļ¦ØĻ│╝ņØś ņŚ░Ļ┤Ćņä▒ ņŚ¼ļČĆĻ░Ć ņżæņÜöĒĢ£ ļ▓ĢņØśĒĢÖņĀü ļģ╝ņĀÉņ×äņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ņŖżĒģÉĒŖĖ ĒĢ®ļ│æņ”Ø ņŚ¼ļČĆ, ņŖżĒģÉĒŖĖņÖĆ ņŻ╝ļ│ĆņØś ņŗ¼ņןļÅÖļ¦źņŚÉņä£ Ļ┤Ćņ░░ļÉśļŖö ņŻĮņāüĻ▓ĮĒÖöļ░śņØś Ļ┤ĆĻ│ä ļō▒ņŚÉ ļīĆĒĢ£ ņāüņäĖĒĢ£ ĻĖ░ņłĀņØĆ Ļ▒░ņØś ņ░ŠņĢäļ│┤ĻĖ░ ņ¢┤ļĀżņøĀļŗż. ņØ┤ļ¤¼ĒĢ£ ņĀÉļōżņØä Ļ│ĀļĀżĒĢśņśĆņØä ļĢī, ļČĆĻ▓ĆĻ░ÉņĀĢņä£ņŚÉ ĻĖ░ļ│ĖņĀüņØĖ ņŗ¼ņן ņåīĻ▓¼ņŚÉ ļīĆĒĢ£ ĻĖ░ņłĀ ļ┐Éļ¦ī ņĢäļŗłļØ╝ ņŖżĒģÉĒŖĖ ņéĮņ×ģļČĆņ£äņØś ņāüņäĖĒĢ£ ĒĢ┤ļČĆĒĢÖņĀü ņ£äņ╣ś, ņŖżĒģÉĒŖĖņØś ņāüĒā£, ņŗ£ņłĀņŚÉ ļö░ļźĖ ĒĢ®ļ│æņ”Ø ņŚ¼ļČĆ ļ░Å ļ│æļ│ĆņØś ņāüĒā£, ņŻ╝ņÜö ņŗ¼ņןļÅÖļ¦źņØś ņāüĒā£ ļō▒ņØä ņāüņäĖĒ׳ ĻĖ░ņłĀĒĢĀ Ļ▓āņØä ņĀ£ņĢłĒĢ£ļŗż.
ņÜöņĢĮĒĢśļ®┤, ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņÜ░ļ”¼ļéśļØ╝ņŚÉņä£ ļ░£ņāØĒĢ£ PCIĻ┤ĆļĀ© ņé¼ļ¦ØņØś ĒśäĒÖ®Ļ│╝ ĒŖ╣ņä▒ņØä ņĀ£ņŗ£ĒĢśņśĆļŖöļŹ░, ņé¼ĒøäĻ▓Ćņé¼ļź╝ ĒåĄĒĢ┤ PCI Ļ┤ĆļĀ© ņé¼ļ¦ØņØś ņĀüĒÖĢĒĢ£ ņé¼ņØĖņØä ĒÖĢņØĖĒĢĀ ņłś ņ׳Ļ│Ā, ņØśļŻīļČäņ¤üĻ│╝ Ļ┤ĆļĀ©ļÉ£ ļ▓ĢņĀü ņĀłņ░©ņŚÉņä£ ņżæņÜöĒĢśĻ▓ī ņé¼ņÜ®ļÉĀ ņØśĒĢÖņĀü ĻĘ╝Ļ▒░ļź╝ ĒÖĢļ│┤ĒĢĀ ņłś ņ׳ņØīņØä ņĢī ņłś ņ׳ņŚłļŗż. ĒŖ╣Ē׳ ļ¦żļģä ļ╣äĻĄÉņĀü ņØ╝ņĀĢĒĢ£ ļ╣äņ£©ļĪ£ PCI Ļ┤ĆļĀ© ņé¼ļ¦ØņŚÉ ļīĆĒĢ£ ņé¼ļ▓ĢļČĆĻ▓ĆņØ┤ ņØśļó░ļÉśĻ│Ā ņ׳ļŖöļŹ░ ņØ┤ļŖö ņ×Āņ×¼ņĀüņØĖ ņØśļŻīļČäņ¤ü ļśÉļŖö ļ▓ĢņØśĒĢÖņĀü ļģ╝ļ×ĆņØ┤ ņ׳ņØīņØä ņŗ£ņé¼ĒĢ£ļŗżļŖö ņĀÉ, PCI Ļ┤ĆļĀ© ņé¼ļ¦ØņØś ņĢĮ 25%ļ¦ī PCI ĒĢ®ļ│æņ”Øņ£╝ļĪ£ ņé¼ļ¦ØņŚÉ ņØ┤ļź┤ļĀĆĻ│Ā, ņĢĮ 35%ļŖö PCI Ēøä Ēć┤ņøÉĒĢśņŚ¼ ļ│æņøÉ ļ░¢ņŚÉņä£ ņé¼ļ¦ØĒĢśņśĆļŗżļŖö ņĀÉ ļō▒ņØĆ ņ×äņāüņŚÉņä£ PCIņÖĆ Ļ┤ĆļĀ©ļÉ£ ĒÖśņ×ÉĻ┤Ćļ”¼ ļ░Å ņØśļŻīņä£ļ╣äņŖżņŚÉ ļ░śņśüĒĢĀ ĒĢäņÜöĻ░Ć ņ׳ļŗż. ļ│Ė ņŚ░ĻĄ¼ņØś Ļ▓░Ļ│╝Ļ░Ć ņ×äņāüņŚÉņä£ PCIĻ┤ĆļĀ© ņé¼ļ¦Ø ļ░Å ĒĢ®ļ│æņ”ØņØś Ļ░ĆļŖźņä▒ņØä ņśłņĖĪĒĢśĻ▒░ļéś ņśłļ░®ĒĢśļŖöļŹ░ ņ׳ņ¢┤ņä£ ņ£ĀņÜ®ĒĢ£ ĻĖ░ņ┤łņ×ÉļŻīĻ░Ć ļÉśĻĖ░ļź╝ ļ░öļ×Ćļŗż.











